กระดูกสะบ้า หรือที่รู้จักกันทั่วไปว่ากระดูกหัวเข่า เป็นกระดูกเซซามอยด์ที่เกิดขึ้นในเอ็นควอดริเซปส์ และเป็นกระดูกเซซามอยด์ที่ใหญ่ที่สุดในร่างกาย มีลักษณะแบนและรูปร่างคล้ายเมล็ดข้าวฟ่าง ตั้งอยู่ใต้ผิวหนังและคลำได้ง่าย กระดูกนี้กว้างที่ด้านบนและชี้ลง มีด้านหน้าขรุขระและด้านหลังเรียบ สามารถเคลื่อนไหวขึ้นลง ซ้ายและขวา และทำหน้าที่ปกป้องข้อเข่า ด้านหลังของกระดูกสะบ้าเรียบและปกคลุมด้วยกระดูกอ่อน เชื่อมต่อกับพื้นผิวสะบ้าของกระดูกต้นขา ด้านหน้าขรุขระ และเอ็นควอดริเซปส์ผ่านเข้าไป
โรคกระดูกอ่อนสะบ้าเสื่อมเป็นโรคข้อเข่าที่พบได้บ่อย ในอดีต โรคนี้มักพบในผู้ที่มีอายุกลางคนและผู้สูงอายุ แต่ปัจจุบัน ด้วยความนิยมในการเล่นกีฬาและการออกกำลังกาย โรคนี้จึงมีอัตราการเกิดสูงในกลุ่มคนหนุ่มสาวด้วยเช่นกัน
I. อะไรคือความหมายที่แท้จริงและสาเหตุของโรคกระดูกอ่อนสะบ้าเสื่อม?
โรคกระดูกอ่อนสะบ้าเสื่อม (Chondromalacia patellae หรือ CMP) เป็นโรคข้อเสื่อมบริเวณข้อต่อกระดูกสะบ้าและกระดูกต้นขาที่เกิดจากความเสียหายเรื้อรังของผิวข้อกระดูกอ่อนสะบ้า ทำให้กระดูกอ่อนบวม แตก หัก สึกกร่อน และหลุดลอก ในที่สุดกระดูกอ่อนบริเวณกระดูกต้นขาด้านตรงข้ามก็จะเกิดการเปลี่ยนแปลงทางพยาธิสภาพเช่นเดียวกัน ความหมายที่แท้จริงของ CMP คือ มีการเปลี่ยนแปลงทางพยาธิสภาพของกระดูกอ่อนสะบ้าอ่อนตัวลง และในขณะเดียวกันก็มีอาการและสัญญาณต่างๆ เช่น ปวดสะบ้า เสียงเสียดสีที่สะบ้า และกล้ามเนื้อต้นขาลีบ
เนื่องจากกระดูกอ่อนข้อต่อไม่มีเส้นประสาทมาเลี้ยง กลไกการเกิดอาการปวดจากภาวะกระดูกอ่อนเสื่อมจึงยังไม่เป็นที่แน่ชัด อาการปวดกระดูกอ่อนข้อเข่า (CMP) เป็นผลมาจากการรวมกันของหลายปัจจัย ปัจจัยต่างๆ ที่ทำให้เกิดการเปลี่ยนแปลงของความดันในข้อต่อกระดูกสะบ้าและกระดูกต้นขาเป็นสาเหตุภายนอก ในขณะที่ปฏิกิริยาภูมิคุ้มกันตนเอง ภาวะกระดูกอ่อนเสื่อม และการเปลี่ยนแปลงของความดันภายในกระดูกเป็นสาเหตุภายในของภาวะกระดูกอ่อนข้อเข่าเสื่อม
II. ลักษณะเด่นที่สุดของภาวะกระดูกอ่อนสะบ้าเสื่อมคือการเปลี่ยนแปลงทางพยาธิสภาพที่เฉพาะเจาะจง ดังนั้นจากมุมมองของการเปลี่ยนแปลงทางพยาธิสภาพแล้ว ภาวะกระดูกอ่อนสะบ้าเสื่อมแบ่งระดับได้อย่างไร?
อินซอลล์ได้อธิบายถึงสี่ระยะทางพยาธิวิทยาของ CMP ดังนี้: ระยะที่ 1 คือกระดูกอ่อนอ่อนตัวลงเนื่องจากอาการบวมน้ำ ระยะที่ 2 เกิดจากรอยแตกในบริเวณที่อ่อนตัวลง ระยะที่ 3 คือการแตกหักของกระดูกอ่อนข้อต่อ และระยะที่ 4 คือการเปลี่ยนแปลงที่เกิดจากการสึกกร่อนของโรคข้อเสื่อมและการปรากฏของกระดูกใต้กระดูกอ่อนบนผิวข้อต่อ
ระบบการให้คะแนนของ Outerbridge มีประโยชน์มากที่สุดสำหรับการประเมินรอยโรคของกระดูกอ่อนข้อสะบ้าภายใต้การมองเห็นโดยตรงหรือการส่องกล้อง ระบบการให้คะแนนของ Outerbridge มีดังนี้:
ระดับที่ 1: เฉพาะกระดูกอ่อนข้อต่อเท่านั้นที่อ่อนตัวลง (กระดูกอ่อนอ่อนตัวแบบปิด) โดยปกติแล้วต้องใช้การตรวจสอบด้วยการสัมผัสโดยใช้เครื่องมือตรวจหรือเครื่องมืออื่นๆ เพื่อประเมิน
ระดับ II: ความเสียหายบางส่วนที่มีเส้นผ่านศูนย์กลางไม่เกิน 1.3 เซนติเมตร (0.5 นิ้ว) หรือไม่ถึงกระดูกใต้กระดูกอ่อน
ระดับ III: รอยแตกของกระดูกอ่อนมีเส้นผ่านศูนย์กลางมากกว่า 1.3 เซนติเมตร (1/2 นิ้ว) และลึกเข้าไปถึงกระดูกใต้กระดูกอ่อน
ระดับ 4: การเปิดเผยของกระดูกใต้กระดูกอ่อน
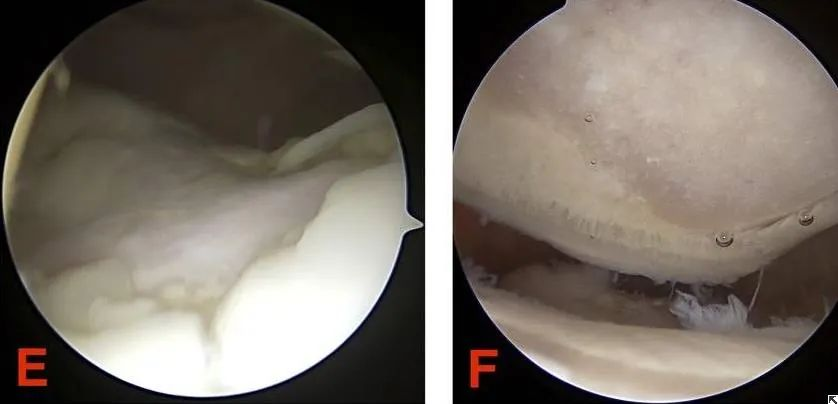
III. ทั้งพยาธิวิทยาและการจัดระดับความรุนแรงสะท้อนถึงสาระสำคัญของโรคกระดูกอ่อนสะบ้าเสื่อม ดังนั้น สัญญาณและการตรวจวินิจฉัยโรคกระดูกอ่อนสะบ้าเสื่อมที่สำคัญที่สุดมีอะไรบ้าง?
การวินิจฉัยส่วนใหญ่ขึ้นอยู่กับอาการปวดด้านหลังกระดูกสะบ้า ซึ่งตรวจพบได้จากการทดสอบการเสียดสีของกระดูกสะบ้าและการทดสอบการนั่งย่อตัวขาเดียว จำเป็นต้องให้ความสำคัญกับการแยกแยะว่ามีการบาดเจ็บของกระดูกอ่อนข้อเข่าร่วมกับการอักเสบจากอุบัติเหตุหรือไม่ อย่างไรก็ตาม ไม่มีความสัมพันธ์ระหว่างความรุนแรงของภาวะกระดูกอ่อนข้อเข่าเสื่อมกับอาการทางคลินิกของกลุ่มอาการปวดเข่าด้านหน้า การตรวจด้วย MRI เป็นวิธีการวินิจฉัยที่แม่นยำกว่า
อาการที่พบบ่อยที่สุดคืออาการปวดตื้อๆ บริเวณด้านหลังกระดูกสะบ้าและด้านในเข่า ซึ่งจะแย่ลงหลังจากออกแรงหรือขึ้นลงบันได
การตรวจร่างกายพบอาการเจ็บปวดอย่างชัดเจนบริเวณกระดูกสะบ้า รอบๆ กระดูกสะบ้า ขอบกระดูกสะบ้า และด้านหลังกระดูกสะบ้า ซึ่งอาจมีอาการปวดขณะกระดูกสะบ้าเลื่อนและมีเสียงเสียดสีร่วมด้วย อาจมีน้ำในข้อและกล้ามเนื้อต้นขาลีบ ในกรณีที่รุนแรง การงอและเหยียดเข่าจะถูกจำกัด และผู้ป่วยไม่สามารถยืนบนขาข้างเดียวได้ ในระหว่างการทดสอบการกดกระดูกสะบ้า จะมีอาการปวดอย่างรุนแรงด้านหลังกระดูกสะบ้า ซึ่งบ่งชี้ถึงความเสียหายของกระดูกอ่อนข้อสะบ้า ซึ่งมีความสำคัญในการวินิจฉัย การทดสอบความกังวลมักให้ผลบวก และการทดสอบการนั่งยองๆ ก็ให้ผลบวกเช่นกัน เมื่องอเข่า 20° ถึง 30° หากช่วงการเคลื่อนไหวเข้าและออกของกระดูกสะบ้าเกิน 1/4 ของเส้นผ่านศูนย์กลางตามขวางของกระดูกสะบ้า แสดงว่ากระดูกสะบ้าเคลื่อนหลุด การวัดมุม Q ของการงอเข่า 90° สามารถสะท้อนวิถีการเคลื่อนที่ที่ผิดปกติของกระดูกสะบ้าได้
การตรวจวินิจฉัยเสริมที่น่าเชื่อถือที่สุดคือ MRI ซึ่งค่อยๆ เข้ามาแทนที่การส่องกล้องข้อเข่าและกลายเป็นวิธีการที่ไม่รุกรานและน่าเชื่อถือในการวินิจฉัย CMP การตรวจวินิจฉัยด้วยภาพส่วนใหญ่มุ่งเน้นไปที่พารามิเตอร์เหล่านี้: ความสูงของกระดูกสะบ้า (ดัชนี Caton, PH), มุมร่องกระดูกต้นขา (FTA), อัตราส่วนพื้นผิวด้านข้างของร่องกระดูกต้นขา (SLFR), มุมการประกบของกระดูกสะบ้า (PCA), มุมเอียงของกระดูกสะบ้า (PTA) ซึ่งในจำนวนนี้ PH, PCA และ PTA เป็นพารามิเตอร์ข้อเข่าที่น่าเชื่อถือสำหรับการวินิจฉัยเสริมของ CMP ในระยะเริ่มต้น
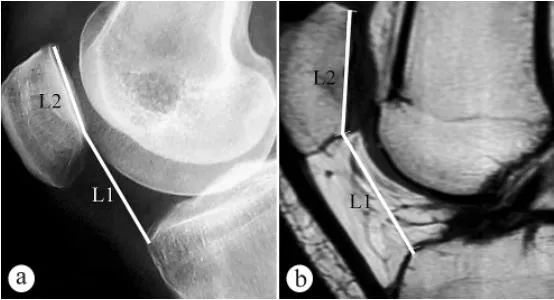
ใช้ภาพเอกซเรย์และ MRI ในการวัดความสูงของกระดูกสะบ้า (ดัชนี Caton, PH): ก. ภาพเอกซเรย์แนวแกนในท่ายืนรับน้ำหนักโดยงอเข่า 30° ข. ภาพ MRI ในท่างอเข่า 30° L1 คือมุมเอียงของกระดูกสะบ้า ซึ่งเป็นระยะห่างจากจุดต่ำสุดของพื้นผิวข้อต่อกระดูกสะบ้าถึงมุมด้านหน้าบนของส่วนโค้งของกระดูกหน้าแข้ง L2 คือความยาวของพื้นผิวข้อต่อกระดูกสะบ้า และดัชนี Caton = L1/L2
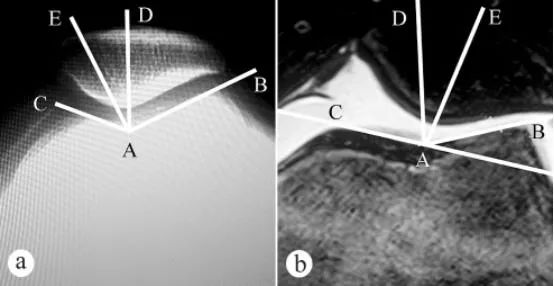
มุมร่องกระดูกต้นขา (Femoral trochlear groove angle) และมุมการประกบของกระดูกสะบ้า (Patellar fit angle, PCA) ถูกวัดโดยใช้ภาพเอกซเรย์และภาพ MRI: ก. ภาพเอกซเรย์แนวแกนขณะงอเข่า 30° ในท่ายืนรับน้ำหนัก; ข. ภาพ MRI ขณะงอเข่า 30° มุมร่องกระดูกต้นขาประกอบด้วยเส้นสองเส้น ได้แก่ จุดต่ำสุด A ของร่องกระดูกต้นขา จุดสูงสุด C ของพื้นผิวข้อต่อกระดูกต้นขาด้านใน และจุดสูงสุด B ของพื้นผิวข้อต่อกระดูกต้นขาด้านนอก ∠BAC คือมุมร่องกระดูกต้นขา มุมร่องกระดูกต้นขาถูกวาดลงบนภาพแนวแกนของกระดูกสะบ้า จากนั้นลากเส้นแบ่งครึ่ง AD ของ ∠BAC จากนั้นลากเส้นตรง AE จากจุดต่ำสุด A ของร่องกระดูกต้นขาเป็นจุดกำเนิด ผ่านจุดต่ำสุด E ของสันกระดูกสะบ้า มุมระหว่างเส้นตรง AD และ AE (∠DAE) คือมุมการยึดของกระดูกสะบ้า
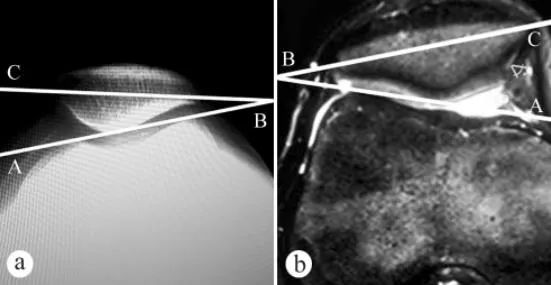
ใช้ภาพเอกซเรย์และภาพ MRI ในการวัดมุมเอียงของกระดูกสะบ้า (PTA): ก. ภาพเอกซเรย์แนวแกนในท่ายืนรับน้ำหนักโดยงอเข่า 30° ข. ภาพ MRI ในท่างอเข่า 30° มุมเอียงของกระดูกสะบ้าคือมุมระหว่างเส้นที่เชื่อมจุดสูงสุดของกระดูกข้อเข่าด้านในและด้านนอกกับแกนตามขวางของกระดูกสะบ้า นั่นคือ ∠ABC
การถ่ายภาพรังสีวินิจฉัยโรค CMP ในระยะเริ่มต้นได้ยาก จนกว่าจะถึงระยะลุกลาม ซึ่งจะมีการสูญเสียกระดูกอ่อนอย่างกว้างขวาง การสูญเสียช่องว่างข้อต่อ และภาวะกระดูกใต้กระดูกอ่อนแข็งตัวและการเปลี่ยนแปลงเป็นถุงน้ำที่เกี่ยวข้อง การส่องกล้องข้อสามารถวินิจฉัยได้อย่างน่าเชื่อถือ เนื่องจากให้ภาพข้อต่อกระดูกสะบ้าและกระดูกต้นขาที่ดีเยี่ยม อย่างไรก็ตาม ไม่มีความสัมพันธ์ที่ชัดเจนระหว่างความรุนแรงของโรคกระดูกอ่อนสะบ้าเสื่อมกับระดับของอาการ ดังนั้น อาการเหล่านี้จึงไม่ควรเป็นข้อบ่งชี้สำหรับการส่องกล้องข้อ นอกจากนี้ การฉีดสารทึบแสงเข้าข้อ ซึ่งเป็นวิธีการวินิจฉัยแบบรุกราน มักใช้เฉพาะในระยะลุกลามของโรคเท่านั้น MRI เป็นวิธีการวินิจฉัยแบบไม่รุกรานที่ให้ความสามารถพิเศษในการตรวจจับรอยโรคของกระดูกอ่อน รวมถึงความผิดปกติภายในของกระดูกอ่อน ก่อนที่จะมองเห็นการสูญเสียกระดูกอ่อนด้วยตาเปล่า
IV. โรคกระดูกอ่อนสะบ้าเสื่อมอาจหายได้เองหรืออาจลุกลามไปเป็นโรคข้ออักเสบสะบ้า การรักษาแบบอนุรักษ์นิยมที่มีประสิทธิภาพควรเริ่มให้ทันทีในระยะเริ่มต้นของโรค ดังนั้น การรักษาแบบอนุรักษ์นิยมประกอบด้วยอะไรบ้าง?
โดยทั่วไปเชื่อกันว่าในระยะเริ่มต้น (ระยะที่ 1 ถึง 2) กระดูกอ่อนสะบ้ายังคงมีความสามารถในการซ่อมแซมตัวเองได้ และควรทำการรักษาที่ไม่ต้องผ่าตัดอย่างมีประสิทธิภาพ ซึ่งส่วนใหญ่รวมถึงการจำกัดกิจกรรมหรือการพักผ่อน และการใช้ยาต้านการอักเสบที่ไม่ใช่สเตียรอยด์เมื่อจำเป็น นอกจากนี้ ควรส่งเสริมให้ผู้ป่วยออกกำลังกายภายใต้การดูแลของนักกายภาพบำบัดเพื่อเสริมสร้างกล้ามเนื้อต้นขาและเพิ่มความมั่นคงของข้อเข่า
ควรทราบว่าในระหว่างการตรึงข้อเข่า มักจะสวมอุปกรณ์พยุงเข่าหรืออุปกรณ์พยุงข้อเข่า และควรหลีกเลี่ยงการเข้าเฝือกให้มากที่สุดเท่าที่จะเป็นไปได้ เพราะอาจทำให้เกิดการบาดเจ็บจากการไม่ใช้งานของกระดูกอ่อนข้อได้ง่าย แม้ว่าการรักษาด้วยยาชาเฉพาะที่จะช่วยบรรเทาอาการได้ แต่ไม่ควรใช้ฮอร์โมนหรือควรใช้ในปริมาณน้อย เพราะฮอร์โมนจะยับยั้งการสังเคราะห์ไกลโคโปรตีนและคอลลาเจน และส่งผลต่อการซ่อมแซมกระดูกอ่อน เมื่ออาการบวมและปวดข้อกำเริบขึ้นอย่างกะทันหัน สามารถประคบเย็นได้ และสามารถทำกายภาพบำบัดและประคบอุ่นได้หลังจาก 48 ชั่วโมง
V. ในผู้ป่วยระยะสุดท้าย ความสามารถในการซ่อมแซมของกระดูกอ่อนข้อต่อจะต่ำ ดังนั้นการรักษาแบบอนุรักษ์นิยมมักไม่ได้ผล และจำเป็นต้องรักษาด้วยการผ่าตัด การรักษาด้วยการผ่าตัดประกอบด้วยอะไรบ้าง?
ข้อบ่งชี้ในการผ่าตัด ได้แก่: หลังจากรักษาแบบอนุรักษ์นิยมอย่างเคร่งครัดเป็นเวลาหลายเดือนแล้ว อาการปวดบริเวณกระดูกสะบ้ายังคงอยู่; หากมีภาวะผิดรูปแต่กำเนิดหรือเกิดขึ้นภายหลัง สามารถพิจารณาการรักษาด้วยการผ่าตัดได้ หากเกิดความเสียหายของกระดูกอ่อนระดับ Outerbridge III-IV จะไม่สามารถเติมเต็มช่องว่างนั้นด้วยกระดูกอ่อนข้อต่อที่แท้จริงได้ ในขณะนี้ การเพียงแค่ขูดบริเวณที่กระดูกอ่อนเสียหายร่วมกับการใช้งานหนักเรื้อรังไม่สามารถป้องกันกระบวนการเสื่อมของผิวข้อได้
วิธีการผ่าตัด ได้แก่:
(1)การผ่าตัดส่องกล้องเป็นหนึ่งในวิธีที่มีประสิทธิภาพในการวินิจฉัยและรักษาโรคกระดูกอ่อนสะบ้าเสื่อม สามารถสังเกตการเปลี่ยนแปลงของผิวกระดูกอ่อนโดยตรงภายใต้กล้องจุลทรรศน์ ในกรณีที่ไม่รุนแรง สามารถขูดรอยสึกกร่อนเล็กๆ บนกระดูกอ่อนข้อต่อสะบ้าออกเพื่อส่งเสริมการซ่อมแซม
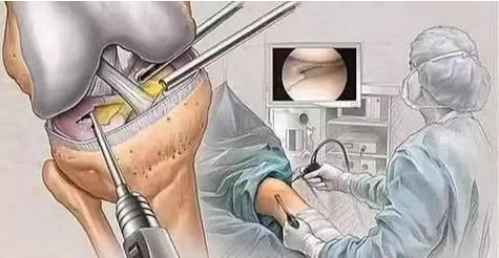

(2) การยกกระดูกข้อเข่าด้านข้าง (3) การตัดผิวของกระดูกอ่อนสะบ้า การผ่าตัดนี้ทำในผู้ป่วยที่มีความเสียหายของกระดูกอ่อนเล็กน้อยเพื่อส่งเสริมการซ่อมแซมกระดูกอ่อน (4) การตัดสะบ้าทำในผู้ป่วยที่มีความเสียหายอย่างรุนแรงที่ผิวของกระดูกอ่อนสะบ้า
วันที่เผยแพร่: 15 พฤศจิกายน 2024










