หลังจากกระดูกหัก กระดูกและเนื้อเยื่อรอบข้างจะได้รับความเสียหาย และหลักการและวิธีการรักษาจะแตกต่างกันไปตามระดับความรุนแรงของการบาดเจ็บ ก่อนทำการรักษากระดูกหักทุกกรณี จำเป็นอย่างยิ่งที่จะต้องประเมินความรุนแรงของการบาดเจ็บก่อน
การบาดเจ็บของเนื้อเยื่ออ่อน
I. การจำแนกประเภท
กระดูกหักแบบปิด
การบาดเจ็บของเนื้อเยื่ออ่อนจะถูกแบ่งระดับจากเล็กน้อยไปจนถึงรุนแรง โดยปกติจะใช้เกณฑ์วิธีของ Tscherne (รูปที่ 1)
การบาดเจ็บระดับ 0: การบาดเจ็บเล็กน้อยของเนื้อเยื่ออ่อน
การบาดเจ็บระดับ 1: รอยถลอกหรือรอยฟกช้ำตื้นๆ ของเนื้อเยื่ออ่อนที่ปกคลุมบริเวณกระดูกหัก
การบาดเจ็บระดับ 2: กล้ามเนื้อฟกช้ำอย่างรุนแรง หรือผิวหนังฟกช้ำปนเปื้อน หรือทั้งสองอย่าง
การบาดเจ็บระดับ 3: การบาดเจ็บเนื้อเยื่ออ่อนอย่างรุนแรง ร่วมกับการเคลื่อนตัวของกระดูกอย่างรุนแรง การบดอัด ภาวะความดันในช่องกล้ามเนื้อสูง หรือการบาดเจ็บของหลอดเลือด
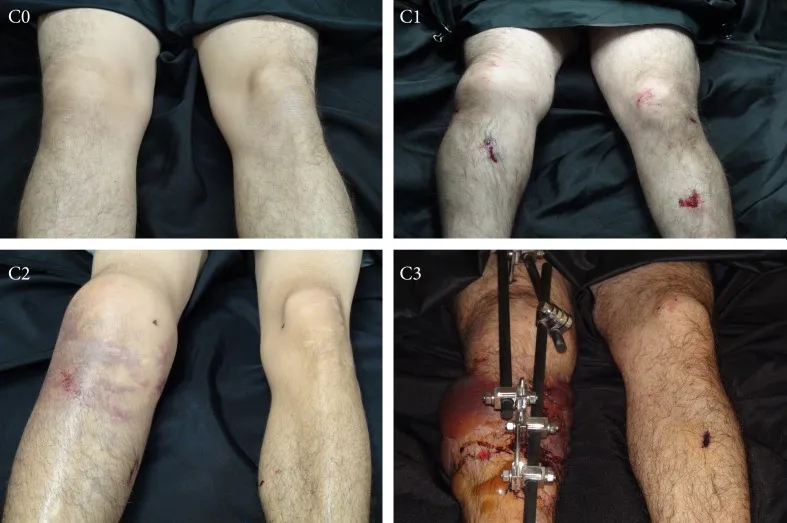
รูปที่ 1:การจำแนกประเภท Tscherne
กระดูกหักแบบเปิด
เนื่องจากกระดูกหักสามารถบอกเล่าให้โลกภายนอกทราบได้ ระดับความเสียหายของเนื้อเยื่ออ่อนจึงสัมพันธ์กับปริมาณพลังงานที่แขนขาได้รับระหว่างการบาดเจ็บ และโดยทั่วไปจะใช้การจำแนกประเภทของ Gustilo (รูปที่ 2)
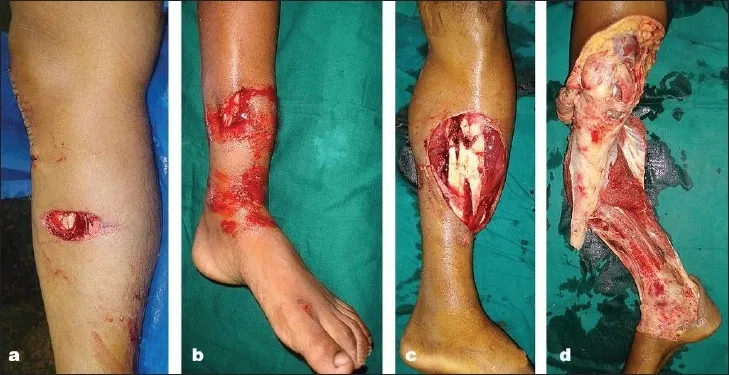
รูปที่ 2: การจำแนกประเภทของ Gustilo
ประเภทที่ 1: แผลสะอาด ยาวน้อยกว่า 1 ซม. กล้ามเนื้อเสียหายเล็กน้อย ไม่มีการหลุดลอกของเยื่อหุ้มกระดูกอย่างเห็นได้ชัด ประเภทที่ 2: แผลยาวมากกว่า 1 ซม. ไม่มีเนื้อเยื่ออ่อนเสียหายอย่างเห็นได้ชัด ไม่มีการสร้างแผ่นเนื้อเยื่อหรือการบาดเจ็บจากการฉีกขาด
ประเภทที่ 3: บาดแผลครอบคลุมถึงผิวหนัง กล้ามเนื้อ เยื่อหุ้มกระดูก และกระดูก โดยมีบาดแผลรุนแรงมากขึ้น รวมถึงบาดแผลจากกระสุนปืนชนิดพิเศษ และอุบัติเหตุจากการทำฟาร์ม
ประเภท IIIa: การปนเปื้อนเป็นวงกว้างและ/หรือการมีรอยโรคในเนื้อเยื่ออ่อนส่วนลึก เนื้อเยื่ออ่อนที่มีการปกคลุมกระดูกและโครงสร้างหลอดเลือดและเส้นประสาทอย่างเพียงพอ
ประเภท IIIb: มีความเสียหายของเนื้อเยื่ออ่อนอย่างกว้างขวาง จำเป็นต้องมีการแพร่กระจายของมะเร็งไปยังกล้ามเนื้อแบบหมุนหรือแบบอิสระในระหว่างการรักษาเพื่อให้ครอบคลุมการรักษา
ประเภท IIIc: กระดูกหักแบบเปิดที่มีความเสียหายต่อหลอดเลือดและต้องได้รับการซ่อมแซมด้วยมือ การจำแนกประเภทตามระบบ Gustilo มักจะแย่ลงเรื่อยๆ ตามเวลา โดยจะสังเกตเห็นการเปลี่ยนแปลงระดับความรุนแรงของการบาดเจ็บในระหว่างการซ่อมแซม
II. การจัดการอาการบาดเจ็บ
การสมานแผลต้องอาศัยออกซิเจน การกระตุ้นกลไกของเซลล์ และการทำความสะอาดแผลให้ปราศจากสิ่งปนเปื้อนและเนื้อเยื่อที่ตายแล้ว การสมานแผลมีสี่ขั้นตอนหลัก ได้แก่ ขั้นตอนการแข็งตัวของเลือด (นาที) ขั้นตอนการอักเสบ (ชั่วโมง) ขั้นตอนการสร้างเนื้อเยื่อแกรนูเลชัน (นับเป็นวัน) และขั้นตอนการสร้างเนื้อเยื่อแผลเป็น (สัปดาห์)
การแบ่งขั้นตอนการรักษา
ระยะเฉียบพลัน:การล้างแผล การกำจัดเนื้อเยื่อที่ตายแล้ว การสร้างกระดูกใหม่ และการฟื้นฟูการเคลื่อนไหวของข้อต่อ
(1) ประเมินขอบเขตของการบาดเจ็บของเนื้อเยื่ออ่อนและการบาดเจ็บของเส้นประสาทและหลอดเลือดที่เกี่ยวข้อง
(2) ใช้ของเหลวไอโซโทนิกปริมาณมากในการชลประทานแบบเป็นจังหวะในห้องผ่าตัดเพื่อกำจัดเนื้อเยื่อที่ตายแล้วและสิ่งแปลกปลอม
(3) การกำจัดเนื้อเยื่อที่ตายแล้วจะดำเนินการทุก 24-48 ชั่วโมง เพื่อกำจัดสิ่งแปลกปลอมและเนื้อเยื่อที่ตายแล้วออกจากแผล จนกว่าแผลจะสามารถปิดหรือปกคลุมได้อย่างสมบูรณ์ (4) แผลเปิดจะถูกขยายอย่างเหมาะสม เนื้อเยื่อส่วนลึกจะถูกเปิดเผยอย่างเต็มที่ และดำเนินการประเมินและกำจัดเนื้อเยื่อที่ตายแล้วอย่างมีประสิทธิภาพ
(5) ปลายกระดูกหักอิสระถูกดึงกลับเข้าไปในแผล คอร์เทกซ์ที่ไม่ทำงานขนาดเล็กถูกนำออกเพื่อตรวจสอบและทำความสะอาดโพรงไขกระดูก
การบูรณะ:การจัดการกับผลที่ตามมาจากการบาดเจ็บ (การสมานกระดูกล่าช้า การไม่สมานกัน ความผิดรูป การติดเชื้อ)
ระยะพักฟื้น:ความถดถอยทางด้านจิตใจ สังคม และอาชีพของผู้ป่วย
ประเภทของการปิดแผลและการปกคลุมแผล
การปิดแผลหรือปกคลุมแผลในระยะแรก (3-5 วัน) สามารถให้ผลการรักษาที่น่าพอใจได้: (1) การปิดแผลขั้นต้น
(2)การปิดล่าช้า
(3)การปิดรอง
(4)การปลูกถ่ายแผ่นเนื้อเยื่อหนาปานกลาง
(5)แผ่นพับโดยสมัครใจ (แผ่นพับนิ้วที่อยู่ติดกัน)
(6)แผ่นเนื้อเยื่อที่มีเส้นเลือดเลี้ยง (แผ่นเนื้อเยื่อกล้ามเนื้อน่อง)
(7) แผ่นปิดอิสระ (รูปที่ 3)
รูปที่ 3: มักมีการแสดงภาพบางส่วนของการปลูกถ่ายอวัยวะแบบอิสระ
ความเสียหายของกระดูก
1. ทิศทางของแนวรอยแตก
แนวขวาง: รูปแบบการรับแรงของรอยแตกตามแนวขวางที่เกิดจากแรงดึง
เฉียง: รูปแบบการรับแรงกดเนื่องจากรอยแตกเฉียง
เกลียว: รูปแบบแรงที่กระทำต่อการแตกหักแบบบิดตัวเนื่องจากการแตกหักแบบเกลียว
II. กระดูกหัก
การจำแนกประเภทตามการแตกหัก ชนิดของกระดูกที่แตกหัก ฯลฯ (รูปที่ 4)
กระดูกหักแบบแตกละเอียด คือกระดูกหักที่มีชิ้นส่วนกระดูกที่ยังมีชีวิตอยู่ 3 ชิ้นขึ้นไป ซึ่งมักเกิดจากอุบัติเหตุที่มีแรงกระแทกสูง
กระดูกหักจากพยาธิสภาพ (Pathological fracture) คือกระดูกหักที่เกิดขึ้นในบริเวณที่กระดูกเสื่อมสภาพจากโรคเดิม เช่น เนื้องอกกระดูกชนิดปฐมภูมิ การแพร่กระจายของมะเร็งไปยังกระดูก โรคกระดูกพรุน โรคกระดูกผิดปกติจากการเผาผลาญ เป็นต้น
กระดูกหักแบบไม่สมบูรณ์จะไม่แตกออกเป็นชิ้นๆ
กระดูกหักเป็นส่วนๆ โดยมีชิ้นส่วนกระดูกหักอยู่ที่ส่วนปลาย ส่วนกลาง และส่วนต้น ส่วนกลางของกระดูกได้รับผลกระทบจากการไหลเวียนของเลือด ซึ่งมักเกิดจากอุบัติเหตุที่มีแรงกระแทกสูง ทำให้เนื้อเยื่ออ่อนแยกตัวออกจากกระดูก ส่งผลให้เกิดปัญหาในการสมานกระดูก
กระดูกหักที่มีความผิดปกติของกระดูก กระดูกหักแบบเปิดที่มีเศษกระดูก หรือกระดูกหักที่ไม่แสดงอาการจากอุบัติเหตุที่ต้องได้รับการรักษาให้หาย หรือกระดูกหักแบบแตกละเอียดรุนแรงที่ส่งผลให้เกิดความผิดปกติของกระดูก
กระดูกหักแบบมีชิ้นส่วนกระดูกรูปผีเสื้อคล้ายกับกระดูกหักแบบแบ่งส่วนตรงที่ไม่ได้เกี่ยวข้องกับหน้าตัดทั้งหมดของกระดูก และมักเป็นผลมาจากการงออย่างรุนแรง
กระดูกร้าวจากแรงกดซ้ำๆ เกิดจากแรงกระทำต่อกระดูกซ้ำๆ และมักเกิดขึ้นที่กระดูกส้นเท้าและกระดูกหน้าแข้ง
กระดูกหักแบบฉีกขาดเกิดจากการที่กระดูกยึดติดกับจุดเชื่อมต่อเมื่อเอ็นหรือเส้นเอ็นถูกยืดออก
กระดูกหักแบบอัด คือกระดูกหักที่ชิ้นส่วนกระดูกถูกบีบอัด โดยปกติเกิดจากแรงกดตามแนวแกน
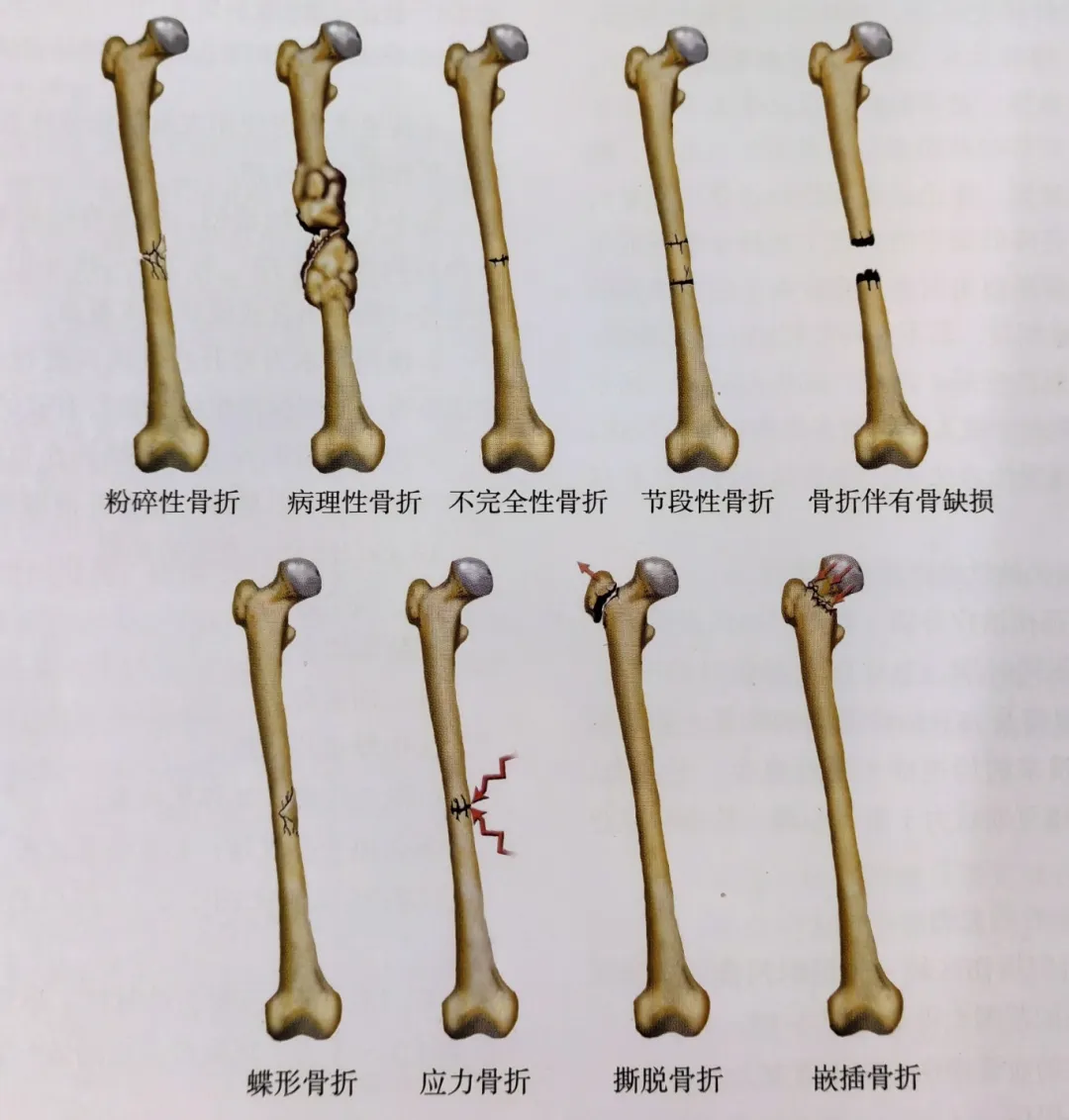
รูปที่ 4: การจำแนกประเภทของกระดูกหัก
III. ปัจจัยที่มีอิทธิพลต่อการสมานกระดูกหัก
ปัจจัยทางชีวภาพ: อายุ, โรคกระดูกเมตาบอลิก, โรคประจำตัว, ระดับการทำงาน, ภาวะโภชนาการ, การทำงานของระบบประสาท, ความเสียหายของหลอดเลือด, ฮอร์โมน, ปัจจัยการเจริญเติบโต, สุขภาพของแคปซูลเนื้อเยื่ออ่อน, ระดับความปลอดเชื้อ (กระดูกหักแบบเปิด), การสูบบุหรี่, การใช้ยา, พยาธิสภาพเฉพาะที่, ระดับพลังงานจากการบาดเจ็บ, ชนิดของกระดูก, ระดับความบกพร่องของกระดูก, ปัจจัยทางกล, ระดับการยึดเกาะของเนื้อเยื่ออ่อนกับกระดูก, ความมั่นคง, โครงสร้างทางกายวิภาค, ระดับพลังงานจากการบาดเจ็บ, ระดับความบกพร่องของกระดูก
IV. รูปแบบการรักษา
การรักษาโดยไม่ผ่าตัดเหมาะสมสำหรับผู้ป่วยที่มีอาการบาดเจ็บไม่รุนแรง หรือผู้ที่ไม่สามารถผ่าตัดได้เนื่องจากปัจจัยทางระบบหรือเฉพาะที่
การลดขนาด: การดึงตามแนวแกนยาวของแขนขา การแยกกระดูกที่หัก
การตรึงกระดูกที่ปลายทั้งสองข้างของกระดูกหักอีกครั้ง: การตรึงกระดูกที่จัดเรียงแล้วด้วยอุปกรณ์ตรึงภายนอก รวมถึงเทคนิคการตรึงแบบสามจุด
เทคนิคการตรึงกระดูกแบบต่อเนื่องด้วยแรงกด: วิธีการจัดกระดูกให้เข้าที่ รวมถึงการดึงผิวหนังและการดึงกระดูก
การรักษาด้วยการผ่าตัด
(1) การตรึงภายนอกเหมาะสำหรับกระดูกหักแบบเปิด กระดูกหักแบบปิดที่มีการบาดเจ็บของเนื้อเยื่ออ่อนอย่างรุนแรง และกระดูกหักที่มีการติดเชื้อ (รูปที่ 5)
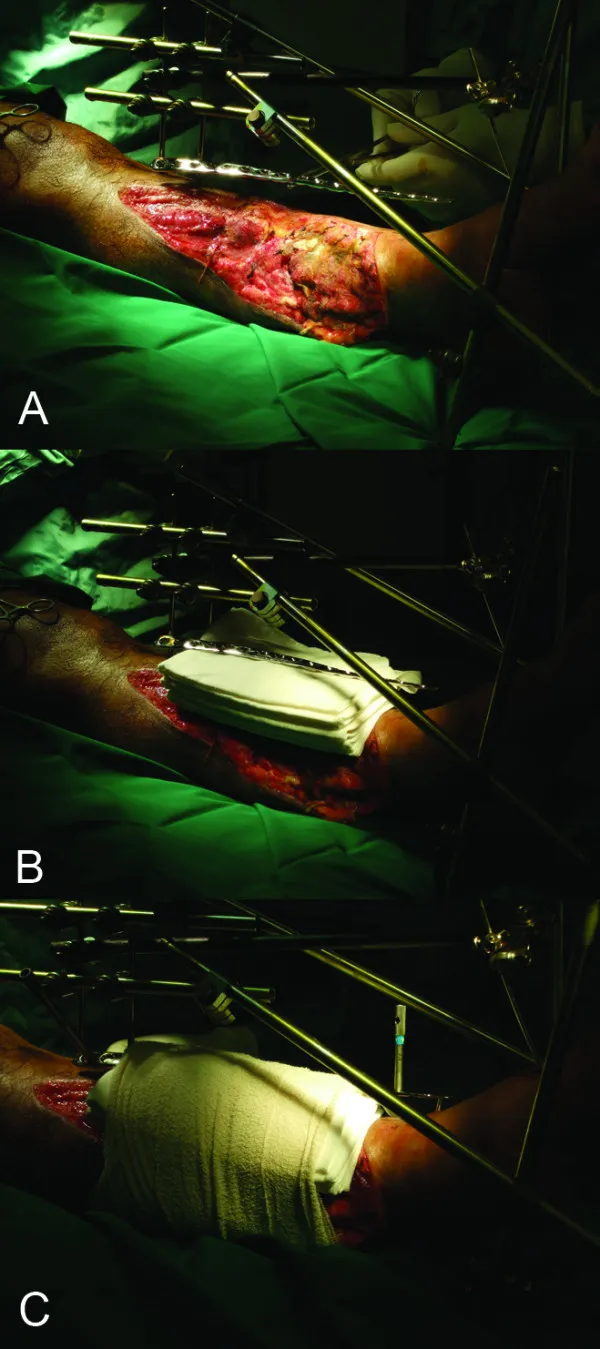
รูปที่ 5: ขั้นตอนการตรึงภายนอก
(2) การตรึงภายในสามารถนำไปใช้กับกระดูกหักประเภทอื่น ๆ และเป็นไปตามหลักการ AO (ตารางที่ 1)

ตารางที่ 1: วิวัฒนาการของ AO ในการรักษาการแตกหักของกระดูก
ชิ้นส่วนกระดูกที่แตกหักระหว่างกันจำเป็นต้องได้รับการยึดตรึงด้วยแรงกด ซึ่งรวมถึงการกดตรึงแบบคงที่ (สกรูกดตรึง), การกดตรึงแบบไดนามิก (ตะปูยึดกระดูกแบบไม่ล็อค), การเข้าเฝือก (การสอดวัตถุภายในระหว่างกระดูกกับกระดูก) และการยึดตรึงแบบเชื่อมต่อ (วัสดุภายในที่เชื่อมต่อบริเวณที่กระดูกแตกละเอียด)
(4)การลดทางอ้อม:
เทคโนโลยีการดึงกระดูกถูกนำมาใช้ในบริเวณกระดูกหักแบบแตกละเอียดเพื่อลดขนาดของเศษกระดูกโดยใช้แรงดึงของเนื้อเยื่ออ่อน โดยแรงดึงจะมาจากอุปกรณ์ดึงกระดูกต้นขา อุปกรณ์ตรึงภายนอก อุปกรณ์ดึงข้อต่อ AO หรืออุปกรณ์เปิดแผ่นกระดูกสันหลัง
V. การแบ่งขั้นตอนการรักษา
ตามกระบวนการทางชีวเคมีของการสมานกระดูกหัก สามารถแบ่งออกได้เป็นสี่ขั้นตอน (ตารางที่ 2) ในขณะเดียวกัน เมื่อพิจารณาร่วมกับกระบวนการทางชีวเคมี การรักษากระดูกหักจึงแบ่งออกเป็นสามขั้นตอน ซึ่งส่งเสริมให้กระบวนการทางชีวเคมีเสร็จสมบูรณ์และการสมานกระดูกหัก (รูปที่ 6)

ตารางที่ 2: ลำดับขั้นตอนการรักษาการแตกหักของกระดูก
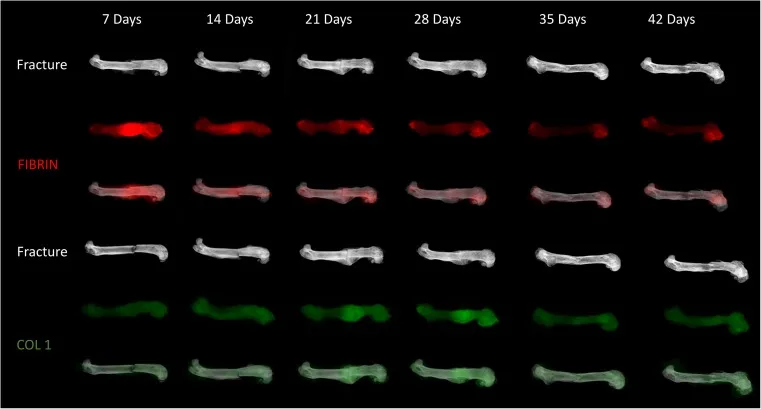
รูปที่ 6: แผนภาพแสดงกระบวนการสมานกระดูกหักในหนู
ระยะการอักเสบ
เลือดออกบริเวณรอยแตกและเนื้อเยื่ออ่อนโดยรอบก่อให้เกิดก้อนเลือด เนื้อเยื่อเส้นเลือดฝอยจะก่อตัวขึ้นที่ปลายกระดูกที่แตก และเซลล์สร้างกระดูกและเซลล์สร้างเนื้อเยื่อเกี่ยวพันจะเริ่มเพิ่มจำนวนขึ้น
เวลาหยุดทำงาน
การสร้างเนื้อเยื่อกระดูกใหม่ในระยะแรกจะเกิดขึ้นภายใน 2 สัปดาห์ โดยมีการสร้างโครงกระดูกอ่อนตามด้วยการสร้างเนื้อเยื่อกระดูกใหม่ผ่านกระบวนการสร้างกระดูกแบบเอนโดคอนดรัล และรูปแบบเฉพาะของการสมานกระดูกหักทั้งหมดนั้นเกี่ยวข้องกับวิธีการรักษา
การบูรณะ
ในระหว่างกระบวนการซ่อมแซม กระดูกที่ถักทอเป็นเกลียวจะถูกแทนที่ด้วยกระดูกแผ่นบาง และโพรงไขกระดูกจะเปิดออกอีกครั้งเพื่อบ่งชี้ว่าการซ่อมแซมกระดูกหักเสร็จสมบูรณ์แล้ว
ภาวะแทรกซ้อน
ภาวะกระดูกสมานช้าส่วนใหญ่แสดงออกโดยกระดูกที่หักไม่สมานกันภายในระยะเวลาที่คาดไว้ แต่ยังคงมีการเคลื่อนไหวทางชีวภาพอยู่บ้าง และสาเหตุของภาวะกระดูกสมานช้านั้นมีหลากหลาย ซึ่งเกี่ยวข้องกับปัจจัยที่ส่งผลต่อการสมานของกระดูก
ภาวะกระดูกไม่ติดกัน หมายถึง กระดูกหักที่ไม่มีหลักฐานการสมานตัวทางคลินิกหรือทางรังสีวิทยา และข้อสรุปหลักๆ มีดังนี้:
(1) กระดูกไม่เชื่อมติดกันเนื่องจากขาดการสร้างหลอดเลือดและขาดความสามารถทางชีวภาพในการรักษา โดยทั่วไปจะแสดงออกมาเป็นภาวะตีบตันของปลายกระดูกที่หักและไม่มีหลอดเลือด และกระบวนการรักษาต้องอาศัยการกระตุ้นกิจกรรมทางชีวภาพในบริเวณนั้น (การปลูกถ่ายกระดูกหรือการตัดกระดูกชั้นนอกและการเคลื่อนย้ายกระดูก)
(2) กระดูกไม่เชื่อมติดกันแบบไฮเปอร์โทรฟิกมีการสร้างหลอดเลือดและการทำงานทางชีวภาพในระดับเปลี่ยนผ่าน แต่ขาดความมั่นคงทางกล ซึ่งโดยทั่วไปจะแสดงออกมาเป็นการเจริญเติบโตมากเกินไปของปลายกระดูกหัก และการรักษาจำเป็นต้องเพิ่มความมั่นคงทางกล (การยึดแผ่นกระดูกและสกรู)
(3) กระดูกหักที่ไม่เชื่อมติดกันมีเลือดมาเลี้ยงเพียงพอ แต่แทบไม่มีการสร้างแคลลัส และจำเป็นต้องทำการลดกระดูกหักซ้ำอีกครั้งเนื่องจากการเคลื่อนที่และการลดปลายกระดูกหักไม่เพียงพอ
(4) สำหรับภาวะกระดูกไม่ติดกันจากการติดเชื้อเรื้อรัง การรักษาควรเริ่มจากการกำจัดแหล่งที่มาของการติดเชื้อก่อน แล้วจึงส่งเสริมการสมานกระดูก การติดเชื้อที่กระดูกเป็นโรคของกระดูกและการติดเชื้อที่กระดูก ซึ่งอาจเป็นการติดเชื้อโดยตรงจากบาดแผลเปิดหรือการติดเชื้อจากเชื้อโรคผ่านทางกระแสเลือด และจำเป็นต้องระบุจุลินทรีย์และเชื้อโรคที่ก่อให้เกิดการติดเชื้อก่อนการรักษา
กลุ่มอาการปวดเฉพาะที่ซับซ้อน (Complex regional pain syndrome) มีลักษณะเฉพาะคือ อาการปวด ความรู้สึกไวเกิน การแพ้ที่แขนขา การไหลเวียนโลหิตเฉพาะที่ผิดปกติ เหงื่อออก และบวม รวมถึงความผิดปกติของระบบประสาทอัตโนมัติ โดยปกติมักเกิดขึ้นหลังจากการบาดเจ็บและการผ่าตัด และสามารถตรวจพบและรักษาได้ตั้งแต่เนิ่นๆ โดยอาจใช้ยาชาเฉพาะที่หากจำเป็น
• การเกิดกระดูกผิดที่ (Heterotopic ossification หรือ HO) มักเกิดขึ้นหลังจากการบาดเจ็บหรือการผ่าตัด และพบได้บ่อยในข้อศอก สะโพก และต้นขา โดยยาบิสฟอสโฟเนตชนิดรับประทานสามารถยับยั้งการสร้างแร่ธาตุในกระดูกได้หลังจากเริ่มมีอาการ
• ความดันในช่องรอบกระดูกอ่อนเพิ่มสูงขึ้นถึงระดับหนึ่ง ทำให้การไหลเวียนเลือดภายในลดลง
• การบาดเจ็บของระบบประสาทและหลอดเลือดมีสาเหตุแตกต่างกันไปตามตำแหน่งทางกายวิภาค
• ภาวะเนื้อเยื่อตายจากการขาดเลือด (Avascular necrosis) เกิดขึ้นในบริเวณที่มีเลือดไปเลี้ยงไม่เพียงพอ โดยเฉพาะอย่างยิ่ง (โปรดดูรายละเอียดเกี่ยวกับบาดแผลและตำแหน่งทางกายวิภาค ฯลฯ) และจะทำให้เกิดความเสียหายที่ไม่สามารถแก้ไขได้
วันที่เผยแพร่: 31 ธันวาคม 2024










