ร้อยละ 46 ของกระดูกข้อเท้าหักแบบหมุน มักพบร่วมกับการหักของกระดูกข้อเท้าด้านหลัง การผ่าตัดเข้าทางด้านหลังและด้านข้าง (posterolateral approach) เพื่อให้มองเห็นและยึดกระดูกข้อเท้าด้านหลังได้โดยตรง เป็นเทคนิคการผ่าตัดที่ใช้กันทั่วไป ซึ่งให้ข้อดีทางชีวกลศาสตร์ที่ดีกว่าการจัดกระดูกแบบปิดและการยึดด้วยสกรูจากด้านหน้าและด้านหลัง อย่างไรก็ตาม สำหรับชิ้นส่วนกระดูกข้อเท้าด้านหลังที่หักขนาดใหญ่ หรือการหักของกระดูกข้อเท้าด้านหลังที่เกี่ยวข้องกับส่วนนูนด้านหลังของกระดูกข้อเท้าด้านใน การผ่าตัดเข้าทางด้านหลังและด้านใน (posteromedial approach) จะให้มุมมองการผ่าตัดที่ดีกว่า
เพื่อเปรียบเทียบขอบเขตการเปิดเผยของกระดูกข้อเท้าด้านหลัง แรงตึงบนกลุ่มเส้นประสาทและหลอดเลือด และระยะห่างระหว่างแผลผ่าตัดกับกลุ่มเส้นประสาทและหลอดเลือดในสามวิธีการผ่าตัดทางด้านหลังและด้านในที่แตกต่างกัน นักวิจัยได้ทำการศึกษาในศพ ผลการศึกษาได้รับการตีพิมพ์ในวารสาร FAS เมื่อเร็วๆ นี้ โดยสรุปผลการศึกษาได้ดังนี้:
ปัจจุบัน มีวิธีการผ่าตัดเข้าทางด้านหลังส่วนกลางหลักๆ อยู่ 3 วิธี สำหรับการเปิดเผยกระดูกข้อเท้าด้านหลัง:
1. วิธีการผ่าตัดเข้าทางด้านหลังส่วนกลาง (mePM): วิธีนี้เข้าทางระหว่างขอบด้านหลังของกระดูกข้อเท้าด้านในและเอ็นกล้ามเนื้อทิบิอาลิสโพสเทอเรียร์ (ภาพที่ 1 แสดงเอ็นกล้ามเนื้อทิบิอาลิสโพสเทอเรียร์)
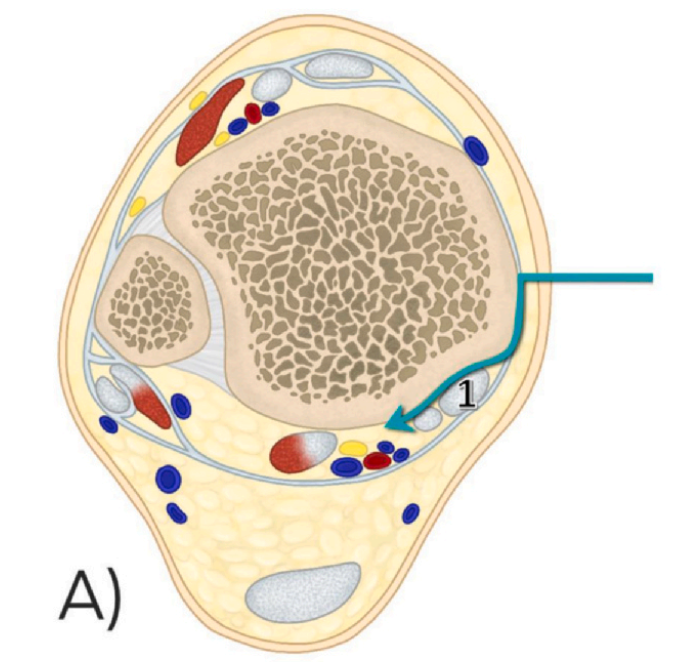
2. วิธีการผ่าตัดเข้าทางด้านหลังและด้านในแบบดัดแปลง (modified Posteromedial Approach: moPM): วิธีนี้จะเข้าทางระหว่างเอ็นกล้ามเนื้อทิบิอาลิสโพสเทอเรียร์และเอ็นกล้ามเนื้อเฟล็กเซอร์ดิจิทอรัมลองกัส (ภาพที่ 1 แสดงเอ็นกล้ามเนื้อทิบิอาลิสโพสเทอเรียร์ และภาพที่ 2 แสดงเอ็นกล้ามเนื้อเฟล็กเซอร์ดิจิทอรัมลองกัส)
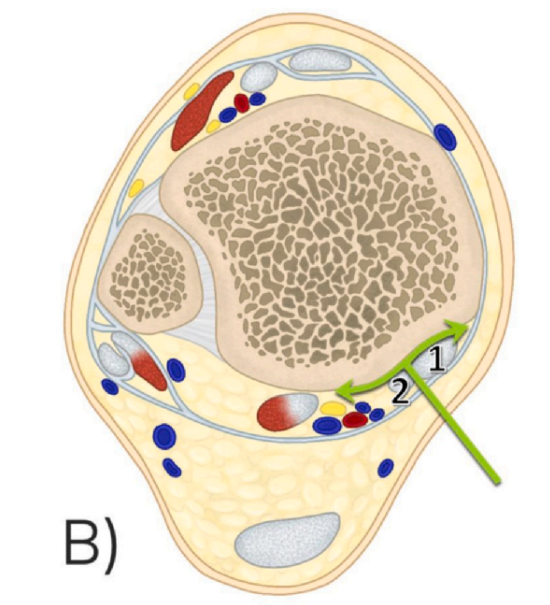
3. วิธีการผ่าตัดเข้าทางด้านหลังและด้านใน (Posteromedial Approach: PM): วิธีนี้เป็นการสอดเข้าไปทางระหว่างขอบด้านในของเอ็นร้อยหวายและเอ็นงอหัวแม่เท้า (รูปที่ 3 แสดงเอ็นร้อยหวาย และรูปที่ 4 แสดงเอ็นงอหัวแม่เท้า)
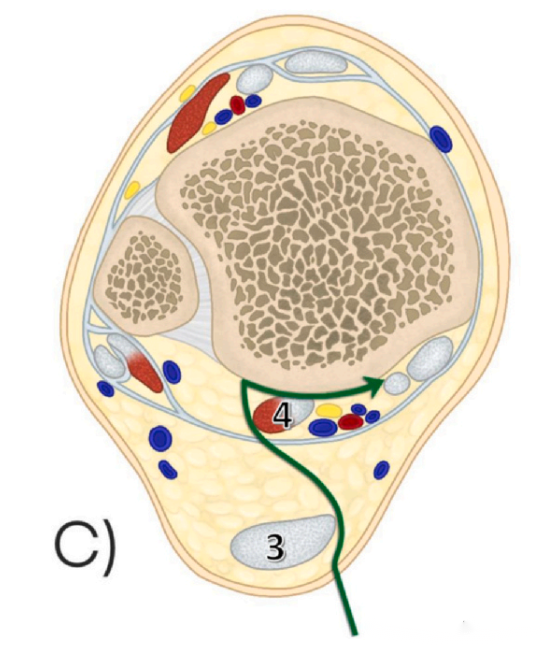
ในส่วนของแรงดึงที่กระทำต่อกลุ่มเส้นประสาทและหลอดเลือด วิธีการผ่าตัดแบบ PM มีแรงดึงต่ำกว่าที่ 6.18N เมื่อเทียบกับวิธีการผ่าตัดแบบ mePM และ moPM ซึ่งบ่งชี้ว่ามีโอกาสน้อยกว่าที่จะเกิดการบาดเจ็บจากการดึงรั้งกลุ่มเส้นประสาทและหลอดเลือดในระหว่างการผ่าตัด
ในแง่ของขอบเขตการมองเห็นของกระดูกข้อเท้าด้านหลัง วิธีการ PM ให้การมองเห็นที่กว้างกว่า โดยสามารถมองเห็นกระดูกข้อเท้าด้านหลังได้ถึง 71% ในขณะที่วิธีการ mePM และ moPM ให้การมองเห็นกระดูกข้อเท้าด้านหลังได้ 48.5% และ 57% ตามลำดับ
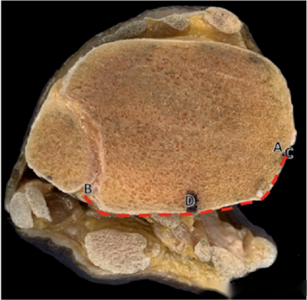
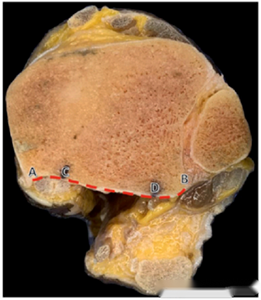
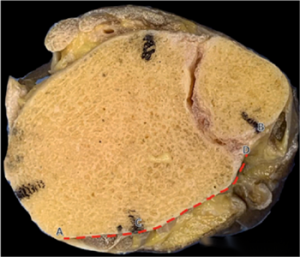
● แผนภาพแสดงช่วงการเปิดรับแสงของกระดูกข้อเท้าด้านหลังสำหรับวิธีการทั้งสามแบบ AB แทนช่วงโดยรวมของกระดูกข้อเท้าด้านหลัง CD แทนช่วงที่เปิดรับแสง และ CD/AB คืออัตราส่วนการเปิดรับแสง จากบนลงล่าง แสดงช่วงการเปิดรับแสงสำหรับ mePM, moPM และ PM เห็นได้ชัดว่าวิธีการ PM มีช่วงการเปิดรับแสงที่กว้างที่สุด
ในส่วนของระยะห่างระหว่างแผลผ่าตัดกับกลุ่มเส้นประสาทและหลอดเลือด วิธีการผ่าตัดแบบ PM มีระยะห่างมากที่สุด โดยวัดได้ 25.5 มม. ซึ่งมากกว่าวิธี mePM ที่ 17.25 มม. และวิธี moPM ที่ 7.5 มม. นี่แสดงให้เห็นว่าวิธีการผ่าตัดแบบ PM มีโอกาสน้อยที่สุดที่จะเกิดการบาดเจ็บต่อกลุ่มเส้นประสาทและหลอดเลือดระหว่างการผ่าตัด
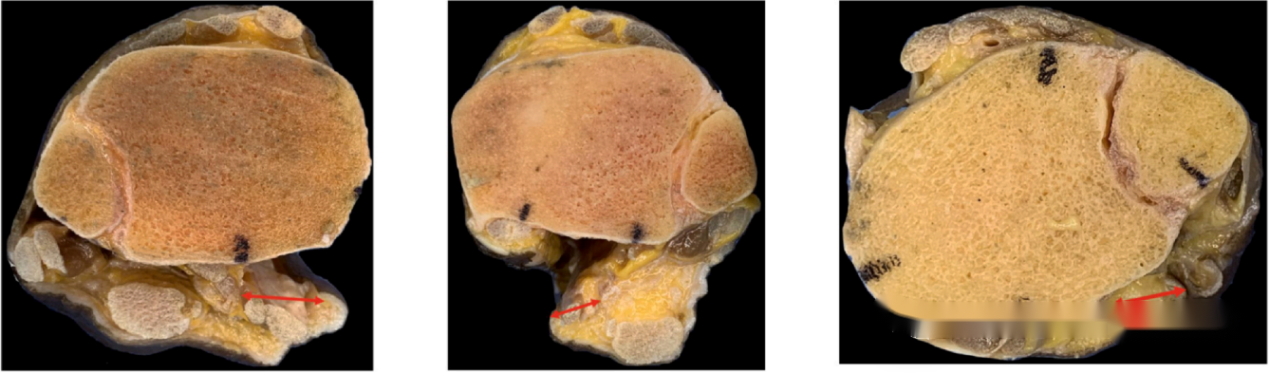
● แผนภาพแสดงระยะห่างระหว่างแผลผ่าตัดกับกลุ่มเส้นประสาทและหลอดเลือดสำหรับวิธีการผ่าตัดทั้งสามแบบ จากซ้ายไปขวา แสดงระยะห่างสำหรับวิธี mePM, moPM และ PM ตามลำดับ เห็นได้ชัดว่าวิธี PM มีระยะห่างจากกลุ่มเส้นประสาทและหลอดเลือดมากที่สุด
วันที่เผยแพร่: 31 พฤษภาคม 2567










