การยึดตรึงกระดูกส่วนหน้าด้วยสกรูช่วยรักษาการทำงานด้านการหมุนของกระดูกสันหลังส่วน C1-2 และมีรายงานในเอกสารทางวิชาการว่ามีอัตราการเชื่อมติดของกระดูกอยู่ที่ 88% ถึง 100%
ในปี 2014 Markus R และคณะ ได้ตีพิมพ์บทความแนะนำเกี่ยวกับการผ่าตัดยึดตรึงกระดูกส่วนหน้าด้วยสกรูสำหรับกระดูกหักบริเวณกระดูกโอดอนทอยด์ในวารสาร The Journal of Bone & Joint Surgery (Am) บทความนี้อธิบายรายละเอียดเกี่ยวกับประเด็นสำคัญของเทคนิคการผ่าตัด การติดตามผลหลังผ่าตัด ข้อบ่งชี้ และข้อควรระวังในหกขั้นตอน
บทความนี้เน้นย้ำว่าเฉพาะกระดูกหักประเภทที่ 2 เท่านั้นที่สามารถใช้การยึดตรึงด้วยสกรูจากด้านหน้าโดยตรงได้ และควรใช้การยึดตรึงด้วยสกรูกลวงตัวเดียวเป็นหลัก
ขั้นตอนที่ 1: การจัดท่าผู้ป่วยระหว่างการผ่าตัด
1. ต้องถ่ายภาพรังสีด้านหน้า-ด้านหลังและด้านข้างให้ได้ภาพที่ดีที่สุด เพื่อใช้เป็นข้อมูลอ้างอิงสำหรับผู้ปฏิบัติงาน
2. ผู้ป่วยต้องอยู่ในท่าอ้าปากตลอดการผ่าตัด
3. ควรจัดตำแหน่งกระดูกที่หักให้เข้าที่มากที่สุดเท่าที่จะทำได้ก่อนเริ่มการผ่าตัด
4. ควรยืดกระดูกสันหลังส่วนคอให้มากที่สุดเท่าที่จะทำได้ เพื่อให้มองเห็นฐานของกระดูกโอดอนทอยด์ได้ชัดเจนที่สุด
5. หากไม่สามารถยืดกระดูกสันหลังส่วนคอได้มากเกินไป เช่น ในกรณีที่กระดูกสันหลังส่วนคอหักและมีการเคลื่อนตัวไปด้านหลังของปลายกระดูกโอดอนทอยด์ส่วนบน ก็อาจพิจารณาเลื่อนศีรษะของผู้ป่วยไปในทิศทางตรงกันข้ามกับลำตัวได้
6. ตรึงศีรษะของผู้ป่วยให้อยู่ในตำแหน่งที่มั่นคงที่สุดเท่าที่จะเป็นไปได้ ผู้เขียนใช้เครื่องมือตรึงศีรษะ Mayfield (แสดงในรูปที่ 1 และ 2)
ขั้นตอนที่ 2: วิธีการผ่าตัด
ใช้วิธีการผ่าตัดแบบมาตรฐานเพื่อเปิดเผยชั้นหลอดลมส่วนหน้าโดยไม่ทำลายโครงสร้างทางกายวิภาคที่สำคัญใดๆ
ขั้นตอนที่ 3: จุดเข้าของสกรู
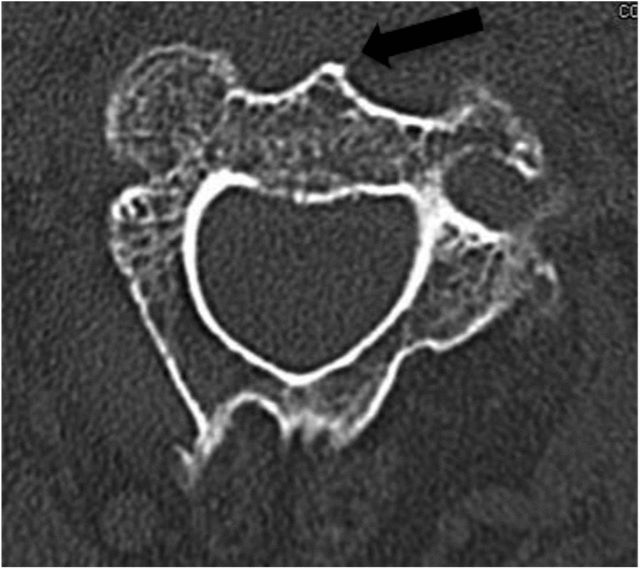
จุดเข้าที่เหมาะสมที่สุดอยู่บริเวณขอบด้านหน้าล่างของฐานกระดูกสันหลังส่วน C2 ดังนั้น ขอบด้านหน้าของหมอนรองกระดูก C2-C3 จะต้องถูกเปิดออก (ดังแสดงในรูปที่ 3 และ 4 ด้านล่าง) รูปที่ 3
ลูกศรสีดำในรูปที่ 4 แสดงให้เห็นว่ากระดูกสันหลังส่วนหน้า C2 นั้นได้รับการตรวจสอบอย่างละเอียดถี่ถ้วนในระหว่างการอ่านภาพ CT แนวแกนก่อนการผ่าตัด และต้องใช้เป็นจุดอ้างอิงทางกายวิภาคเพื่อกำหนดจุดที่จะแทงเข็มในระหว่างการผ่าตัด
2. ยืนยันจุดที่ทำการฉีดยาโดยใช้ภาพเอกซเรย์ฟลูออโรสโคปแบบด้านหน้า-ด้านหลังและด้านข้างของกระดูกสันหลังส่วนคอ 3.
3. เลื่อนเข็มเข้าไประหว่างขอบด้านหน้าส่วนบนของแผ่นปลายบนของกระดูกสันหลังส่วน C3 และจุดเข้าของกระดูกสันหลังส่วน C2 เพื่อหาจุดเข้าของสกรูที่เหมาะสมที่สุด
ขั้นตอนที่ 4: การวางตำแหน่งสกรู
1. ขั้นแรกให้สอดเข็ม GROB ขนาดเส้นผ่านศูนย์กลาง 1.8 มม. เข้าไปเป็นตัวนำ โดยให้เข็มอยู่เยื้องไปด้านหลังปลายของโนโตคอร์ดเล็กน้อย จากนั้นจึงสอดสกรูกลวงขนาดเส้นผ่านศูนย์กลาง 3.5 มม. หรือ 4 มม. เข้าไป ควรค่อยๆ สอดเข็มขึ้นไปทางศีรษะอย่างช้าๆ ภายใต้การตรวจสอบด้วยฟลูออโรสโคปแบบด้านหน้า-ด้านหลังและด้านข้างเสมอ
2. วางดอกสว่านกลวงในทิศทางเดียวกับหมุดนำทางภายใต้การตรวจสอบด้วยฟลูออโรสโคป และค่อยๆ ดันเข้าไปจนกระทั่งทะลุผ่านรอยแตก ดอกสว่านกลวงไม่ควรทะลุผ่านเปลือกกระดูกด้านศีรษะของแกนกระดูกสันหลัง เพื่อป้องกันไม่ให้หมุดนำทางทะลุออกมาพร้อมกับดอกสว่านกลวง
3. วัดความยาวของสกรูกลวงที่ต้องการ และตรวจสอบความถูกต้องกับค่าที่วัดได้จาก CT ก่อนการผ่าตัด เพื่อป้องกันข้อผิดพลาด โปรดทราบว่าสกรูกลวงจะต้องทะลุผ่านกระดูกชั้นนอกที่ปลายกระดูกโอดอนทอยด์ (เพื่ออำนวยความสะดวกในขั้นตอนต่อไปของการบีบอัดปลายกระดูกหัก)
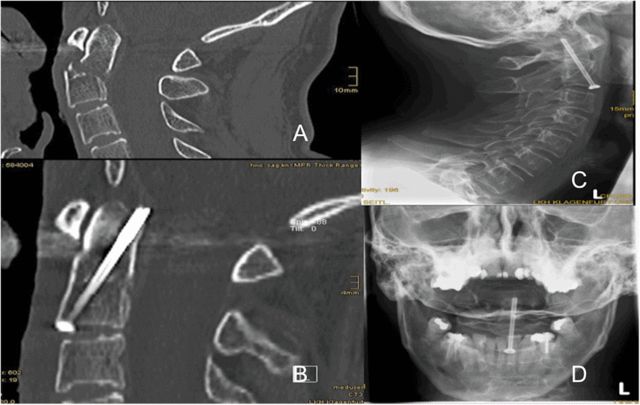
ในกรณีส่วนใหญ่ ผู้เขียนใช้สกรูกลวงตัวเดียวในการยึดตรึง ดังแสดงในรูปที่ 5 ซึ่งวางอยู่ตรงกลางฐานของกระดูกโอดอนทอยด์โดยหันไปทางศีรษะ โดยปลายสกรูแทงทะลุกระดูกคอร์ติคัลด้านหลังที่ปลายกระดูกโอดอนทอยด์พอดี เหตุใดจึงแนะนำให้ใช้สกรูตัวเดียว? ผู้เขียนสรุปว่าจะเป็นเรื่องยากที่จะหาจุดเข้าที่เหมาะสมที่ฐานของกระดูกโอดอนทอยด์หากใช้สกรูสองตัวแยกกัน โดยวางห่างจากเส้นกึ่งกลางของ C2 5 มม.
ภาพที่ 5 แสดงให้เห็นสกรูกลวงที่อยู่ตรงกลางฐานของกระดูกโอดอนทอยด์ โดยหันไปทางศีรษะ และปลายสกรูแทงทะลุเปลือกกระดูกเข้าไปเล็กน้อยด้านหลังปลายกระดูกโอดอนทอยด์
แต่ถ้าไม่นับเรื่องความปลอดภัยแล้ว การใช้สกรูสองตัวจะช่วยเพิ่มความมั่นคงหลังการผ่าตัดหรือไม่?
งานวิจัยทางชีวกลศาสตร์ที่ตีพิมพ์ในปี 2012 ในวารสาร Clinical Orthopaedics and Related Research โดย Gang Feng และคณะ จากราชวิทยาลัยศัลยแพทย์แห่งสหราชอาณาจักร แสดงให้เห็นว่าการใช้สกรูหนึ่งตัวและสองตัวให้ความมั่นคงในการยึดตรึงกระดูกหักบริเวณกระดูกโอดอนทอยด์ได้ในระดับเดียวกัน ดังนั้น สกรูเพียงตัวเดียวก็เพียงพอแล้ว
4. เมื่อยืนยันตำแหน่งของกระดูกหักและหมุดนำทางแล้ว ให้ใส่สกรูกลวงที่เหมาะสม ควรสังเกตตำแหน่งของสกรูและหมุดนำทางด้วยเครื่องฟลูออโรสโคปี
5. ควรระมัดระวังไม่ให้เครื่องมือขันสกรูไปกระทบกับเนื้อเยื่ออ่อนโดยรอบขณะทำการผ่าตัดใดๆ ตามที่กล่าวมาข้างต้น 6. ขันสกรูให้แน่นเพื่อกดบริเวณกระดูกที่หัก
ขั้นตอนที่ 5: การเย็บปิดแผล
1. ล้างบริเวณผ่าตัดให้สะอาดหลังจากใส่สกรูเสร็จแล้ว
2. การห้ามเลือดอย่างทั่วถึงเป็นสิ่งสำคัญในการลดภาวะแทรกซ้อนหลังผ่าตัด เช่น การกดทับหลอดลมจากก้อนเลือด
3. กล้ามเนื้อ latissimus dorsi บริเวณคอที่ถูกกรีดจะต้องเย็บปิดให้ตรงแนวอย่างแม่นยำ มิเช่นนั้นรอยแผลเป็นหลังผ่าตัดจะดูไม่สวยงาม
4. การปิดกั้นชั้นลึกทั้งหมดอย่างสมบูรณ์นั้นไม่จำเป็น
5. การระบายของเหลวจากแผลไม่ใช่สิ่งที่จำเป็น (โดยปกติผู้เขียนจะไม่ใส่ท่อระบายหลังผ่าตัด)
6. แนะนำให้เย็บแผลใต้ผิวหนังเพื่อลดผลกระทบต่อรูปลักษณ์ของผู้ป่วยให้น้อยที่สุด
ขั้นตอนที่ 6: การติดตามผล
1. ผู้ป่วยควรสวมอุปกรณ์พยุงคอแบบแข็งต่อไปอีก 6 สัปดาห์หลังการผ่าตัด เว้นแต่การดูแลทางการพยาบาลจะกำหนดเป็นอย่างอื่น และควรได้รับการตรวจประเมินด้วยการถ่ายภาพรังสีหลังการผ่าตัดเป็นระยะ
2. ควรตรวจดูภาพถ่ายรังสีมาตรฐานของกระดูกสันหลังส่วนคอในแนวหน้าหลังและด้านข้างที่ 2, 6 และ 12 สัปดาห์หลังการผ่าตัด และที่ 6 และ 12 เดือนหลังการผ่าตัด มีการตรวจ CT สแกนที่ 12 สัปดาห์หลังการผ่าตัด
วันที่โพสต์: 7 ธันวาคม 2023