ปัจจุบัน การยึดตรึงกระดูกปลายแขนหักด้วยแผ่นโลหะแบบล็อกหลายแบบถูกนำมาใช้ในทางคลินิก การยึดตรึงภายในเหล่านี้ให้ผลลัพธ์ที่ดีกว่าสำหรับกระดูกหักที่ซับซ้อนบางประเภท และในบางแง่ก็ขยายข้อบ่งชี้ในการผ่าตัดสำหรับกระดูกปลายแขนหักที่ไม่มั่นคง โดยเฉพาะอย่างยิ่งในผู้ที่มีภาวะกระดูกพรุน ศาสตราจารย์จูปิเตอร์จากโรงพยาบาลแมสซาชูเซตส์เจเนอรัลและคณะได้ตีพิมพ์บทความหลายชุดในวารสาร JBJS เกี่ยวกับผลการค้นพบของพวกเขาเกี่ยวกับการยึดตรึงกระดูกปลายแขนหักด้วยแผ่นโลหะแบบล็อกและเทคนิคการผ่าตัดที่เกี่ยวข้อง บทความนี้มุ่งเน้นไปที่วิธีการผ่าตัดเพื่อยึดตรึงกระดูกปลายแขนหักโดยอาศัยการยึดตรึงภายในของกระดูกที่หักเฉพาะส่วน
เทคนิคการผ่าตัด
ทฤษฎีสามคอลัมน์ ซึ่งอิงตามลักษณะทางชีวกลศาสตร์และกายวิภาคของกระดูกเรเดียสส่วนปลายด้านอัลนาร์ เป็นพื้นฐานสำหรับการพัฒนาและการประยุกต์ใช้ทางคลินิกของระบบแผ่นโลหะขนาด 2.4 มม. การแบ่งออกเป็นสามคอลัมน์แสดงในรูปที่ 1
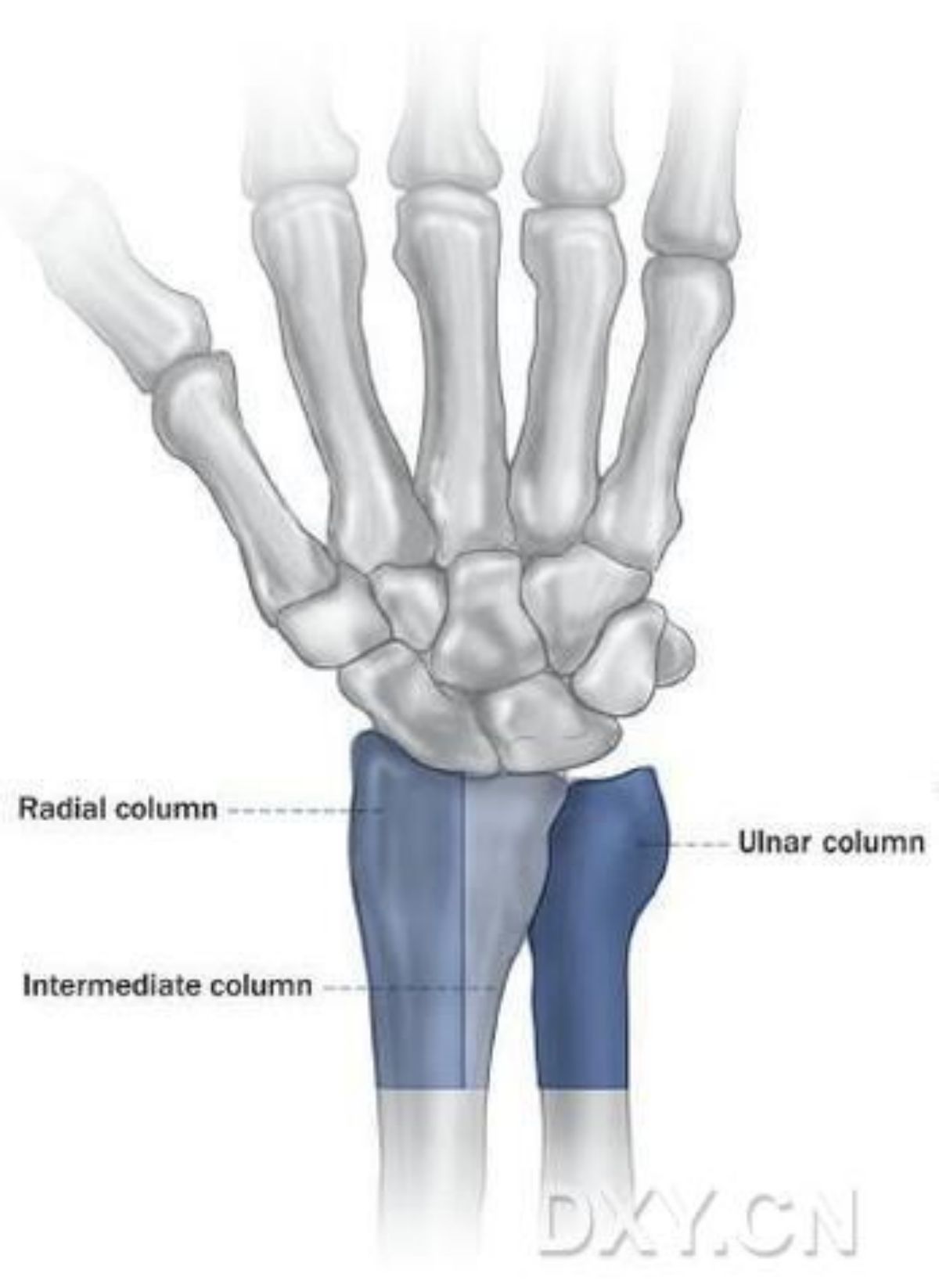
รูปที่ 1 ทฤษฎีสามเสาของกระดูกเรเดียสส่วนปลายด้านอัลนาร์
ส่วนด้านข้างของกระดูกเรเดียสส่วนปลายเรียกว่าคอลัมน์ด้านข้าง ซึ่งรวมถึงแอ่งนาวิคูลาร์และปุ่มกระดูกเรเดียส ซึ่งทำหน้าที่รองรับกระดูกข้อมือทางด้านเรเดียส และเป็นจุดเริ่มต้นของเอ็นบางส่วนที่ช่วยให้ข้อมือมีความมั่นคง
ส่วนกลางของกระดูกเรเดียสคือครึ่งด้านในของกระดูกเรเดียสส่วนปลาย ซึ่งรวมถึงแอ่งลูเนต (ที่เกี่ยวข้องกับกระดูกลูเนต) และรอยบากซิกมอยด์ (ที่เกี่ยวข้องกับกระดูกอัลนาส่วนปลาย) บนพื้นผิวข้อต่อ โดยปกติแล้ว เมื่อรับน้ำหนัก แรงจากแอ่งลูเนตจะถูกส่งไปยังกระดูกเรเดียสผ่านทางแอ่งลูเนต ส่วนด้านข้างของกระดูกอัลนา ซึ่งรวมถึงกระดูกอัลนาส่วนปลาย กระดูกอ่อนรูปสามเหลี่ยม และข้อต่ออัลนา-เรเดียลส่วนล่าง จะรับน้ำหนักจากกระดูกข้อมืออัลนา เช่นเดียวกับจากข้อต่ออัลนา-เรเดียลส่วนล่าง และมีผลในการทำให้กระดูกมั่นคง
การผ่าตัดทำภายใต้การฉีดยาชาเฉพาะที่บริเวณเส้นประสาทแขน และจำเป็นต้องใช้เครื่องเอกซเรย์ C-arm ในระหว่างการผ่าตัด มีการให้ยาปฏิชีวนะทางหลอดเลือดดำอย่างน้อย 30 นาทีก่อนเริ่มการผ่าตัด และใช้สายรัดห้ามเลือดแบบใช้ลมเพื่อลดการตกเลือด
การยึดแผ่นฝ่ามือ
สำหรับกระดูกหักส่วนใหญ่ สามารถใช้การผ่าตัดทางฝ่ามือเพื่อมองเห็นบริเวณระหว่างกล้ามเนื้อเฟล็กเซอร์คาร์ปีเรเดียลิสและหลอดเลือดแดงเรเดียลได้ หลังจากระบุตำแหน่งและดึงกล้ามเนื้อเฟล็กเซอร์คาร์ปีเรเดียลิสลองกัสออกแล้ว จะมองเห็นพื้นผิวด้านลึกของกล้ามเนื้อโปรเนเตอร์เทเรส และทำการยกส่วนที่แยกออกเป็นรูปตัว "L" ขึ้น ในกรณีที่กระดูกหักซับซ้อนกว่านั้น อาจต้องคลายเอ็นเบรคิโอเรเดียลิสเพิ่มเติมเพื่อช่วยในการจัดกระดูกให้เข้าที่
มีการใส่หมุด Kirschner เข้าไปในข้อต่อกระดูกข้อมือด้านรัศมี ซึ่งช่วยกำหนดขอบเขตสุดปลายของกระดูกรัศมี หากมีกระดูกหักขนาดเล็กบริเวณขอบข้อต่อ สามารถใช้แผ่นเหล็กหนา 2.4 มม. วางทับบริเวณขอบข้อต่อส่วนปลายของกระดูกรัศมีเพื่อยึดตรึงได้ กล่าวคือ กระดูกหักขนาดเล็กบนพื้นผิวข้อต่อของกระดูกลูเนต สามารถรองรับได้ด้วยแผ่นเหล็กรูปตัว "L" หรือ "T" หนา 2.4 มม. ดังแสดงในรูปที่ 2
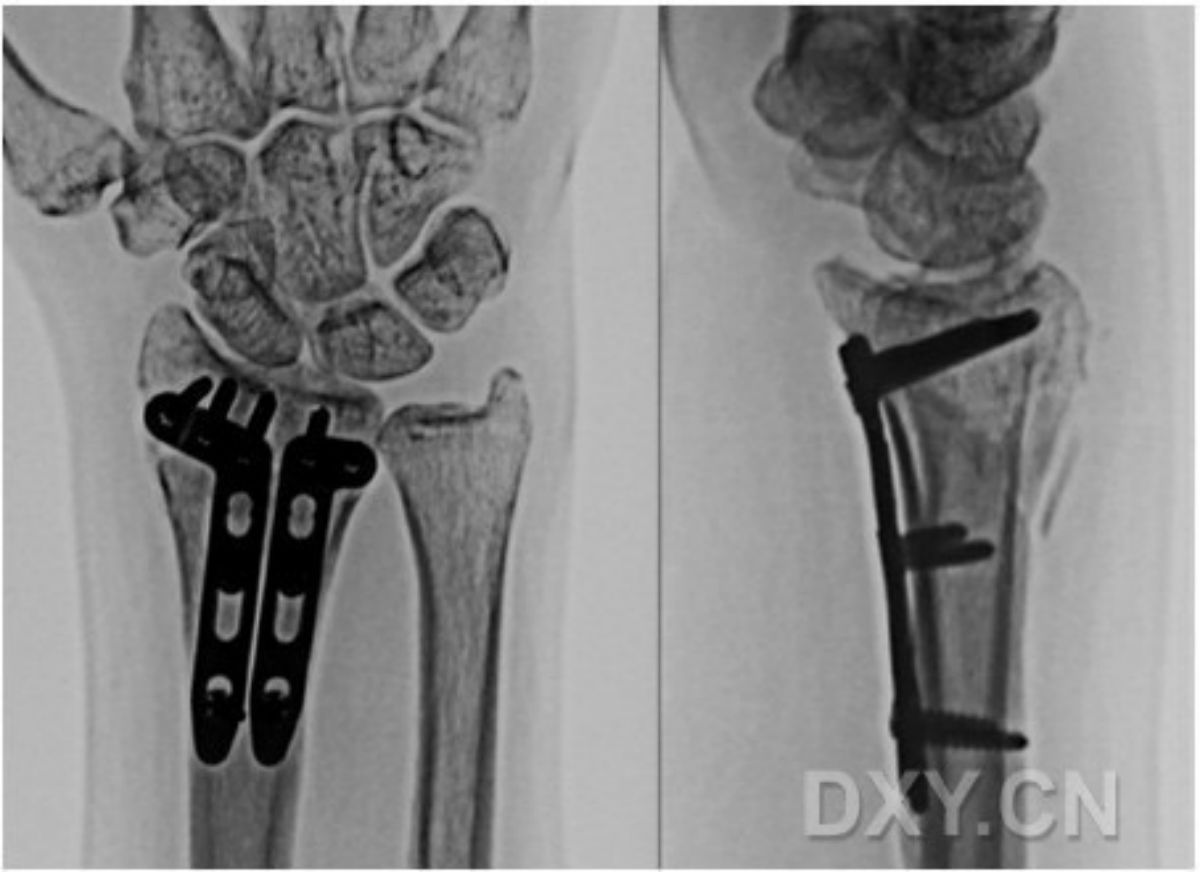
สำหรับกระดูกหักนอกข้อที่เคลื่อนไปทางด้านหลัง ควรพิจารณาประเด็นต่อไปนี้ ประการแรก สิ่งสำคัญคือต้องจัดกระดูกให้เข้าที่ชั่วคราวเพื่อให้แน่ใจว่าไม่มีเนื้อเยื่ออ่อนฝังอยู่ในปลายกระดูกที่หัก ประการที่สอง ในผู้ป่วยที่ไม่มีภาวะกระดูกพรุน สามารถจัดกระดูกให้เข้าที่ได้โดยใช้แผ่นโลหะช่วย โดยเริ่มจากใส่สกรูล็อคที่ปลายด้านล่างของแผ่นโลหะรูปทรงฝ่ามือ แล้วยึดเข้ากับส่วนปลายของกระดูกที่เคลื่อน จากนั้นจึงจัดกระดูกส่วนปลายและส่วนต้นให้เข้าที่โดยใช้แผ่นโลหะช่วย และสุดท้ายจึงใส่สกรูเพิ่มเติมที่ส่วนต้น
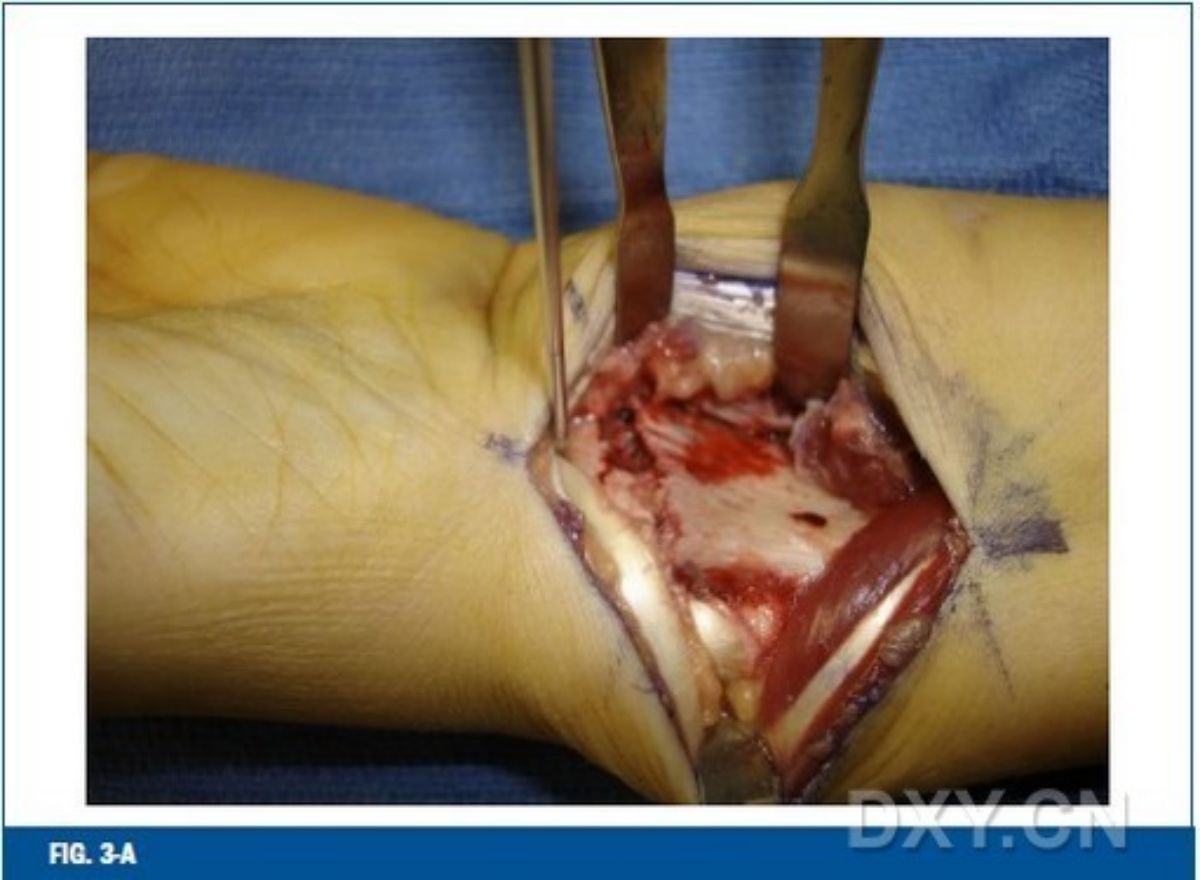
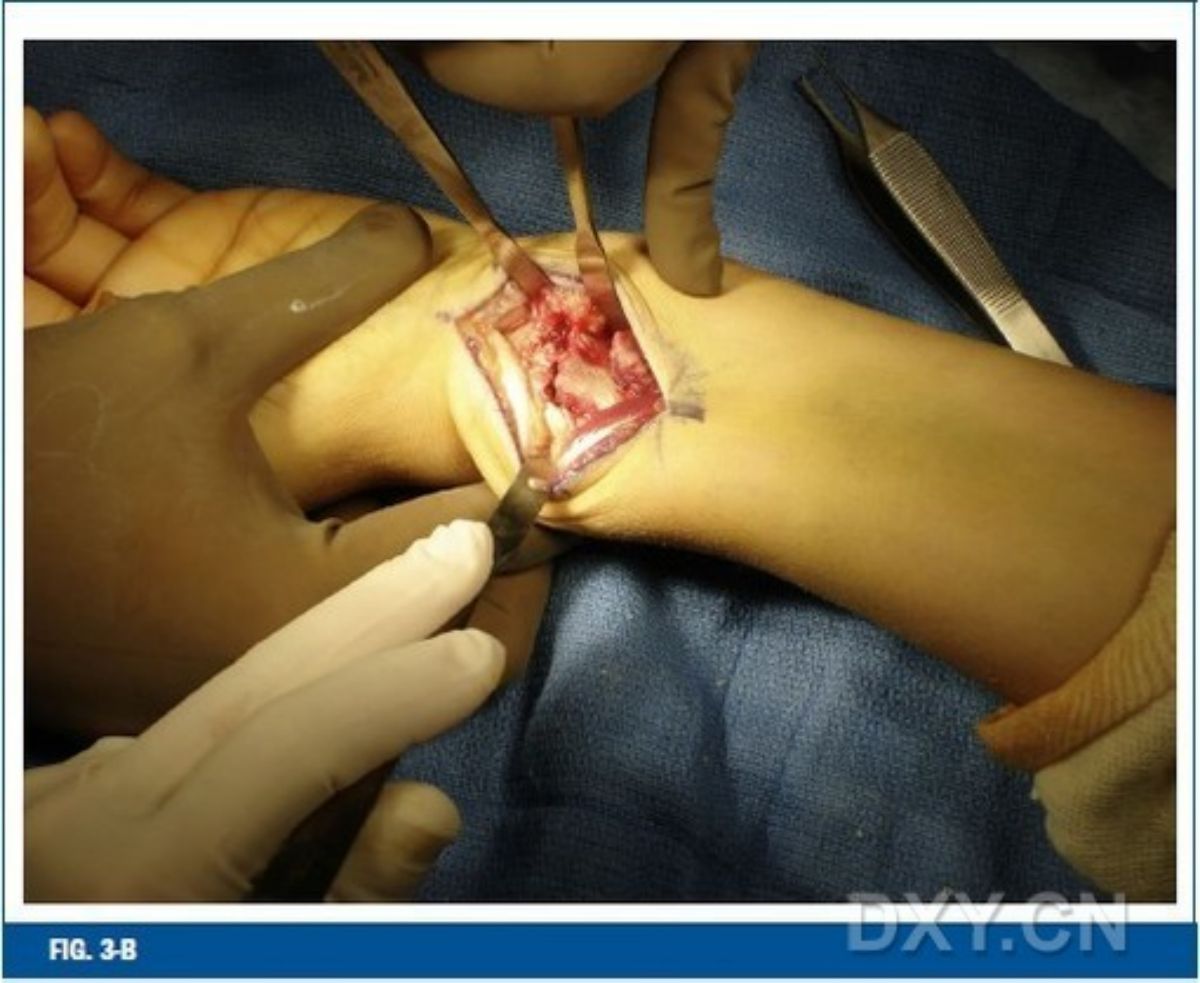
ภาพที่ 3 กระดูกหักนอกข้อของกระดูกเรเดียสส่วนปลายที่เคลื่อนไปทางด้านหลังได้รับการจัดเรียงและตรึงไว้โดยใช้การผ่าตัดทางฝ่ามือ ภาพที่ 3-A หลังจากเปิดแผลผ่านกล้ามเนื้อดัดงอข้อมือด้านเรเดียลและหลอดเลือดแดงเรเดียลแล้ว จะทำการใส่หมุด Kirschner แบบเรียบเข้าไปในข้อต่อข้อมือด้านเรเดียล ภาพที่ 3-B การจัดเรียงเปลือกกระดูกฝ่ามือที่เคลื่อนเพื่อจัดตำแหน่งใหม่
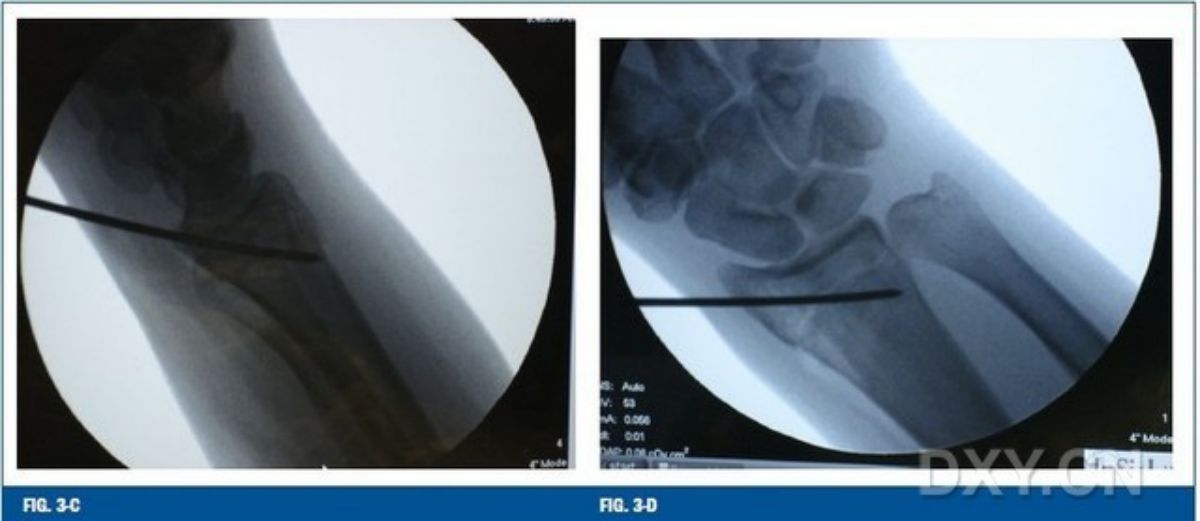
ภาพที่ 3-C และภาพที่ 3-DA แสดงให้เห็นว่ามีการวางหมุด Kirschner แบบเรียบจากก้านรัศมีผ่านแนวรอยแตกเพื่อยึดปลายรอยแตกไว้ชั่วคราว
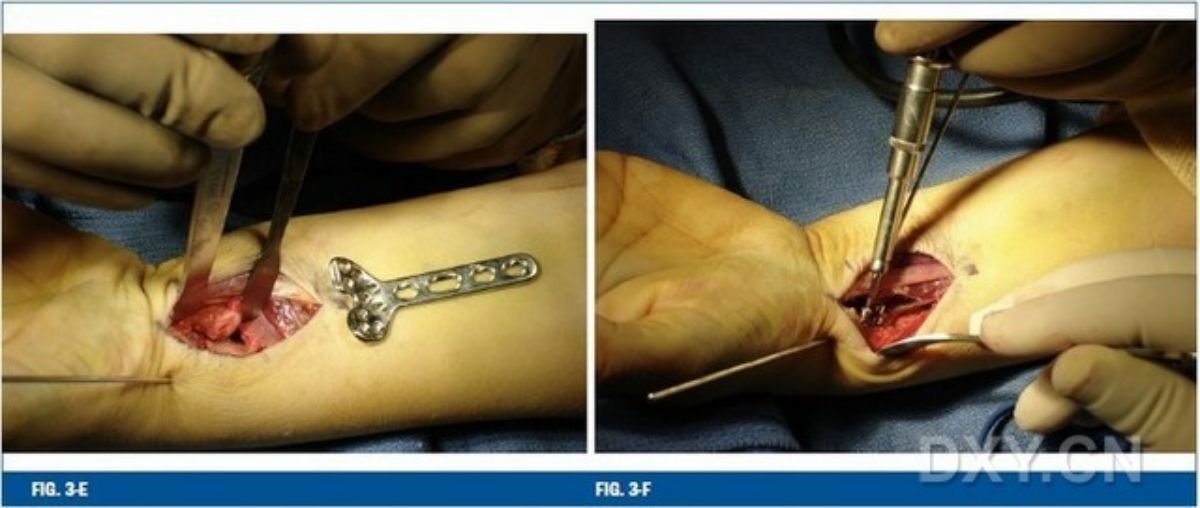
รูปที่ 3-E การมองเห็นบริเวณผ่าตัดได้อย่างชัดเจนทำได้โดยใช้เครื่องมือถ่างก่อนการวางแผ่นโลหะ รูปที่ 3-F สกรูล็อคแถวปลายสุดถูกวางไว้ใกล้กับกระดูกใต้กระดูกอ่อนที่ปลายรอยพับด้านปลาย
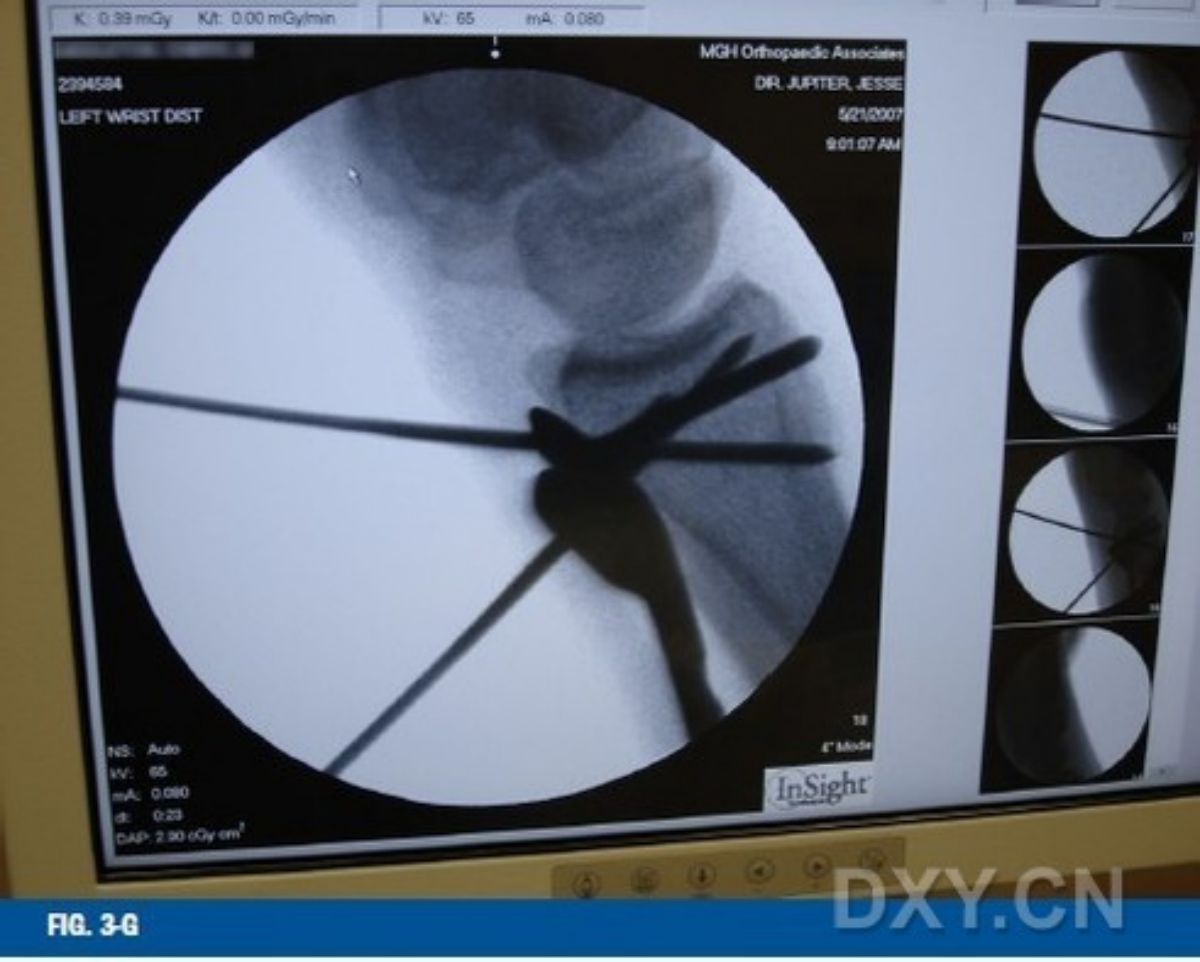
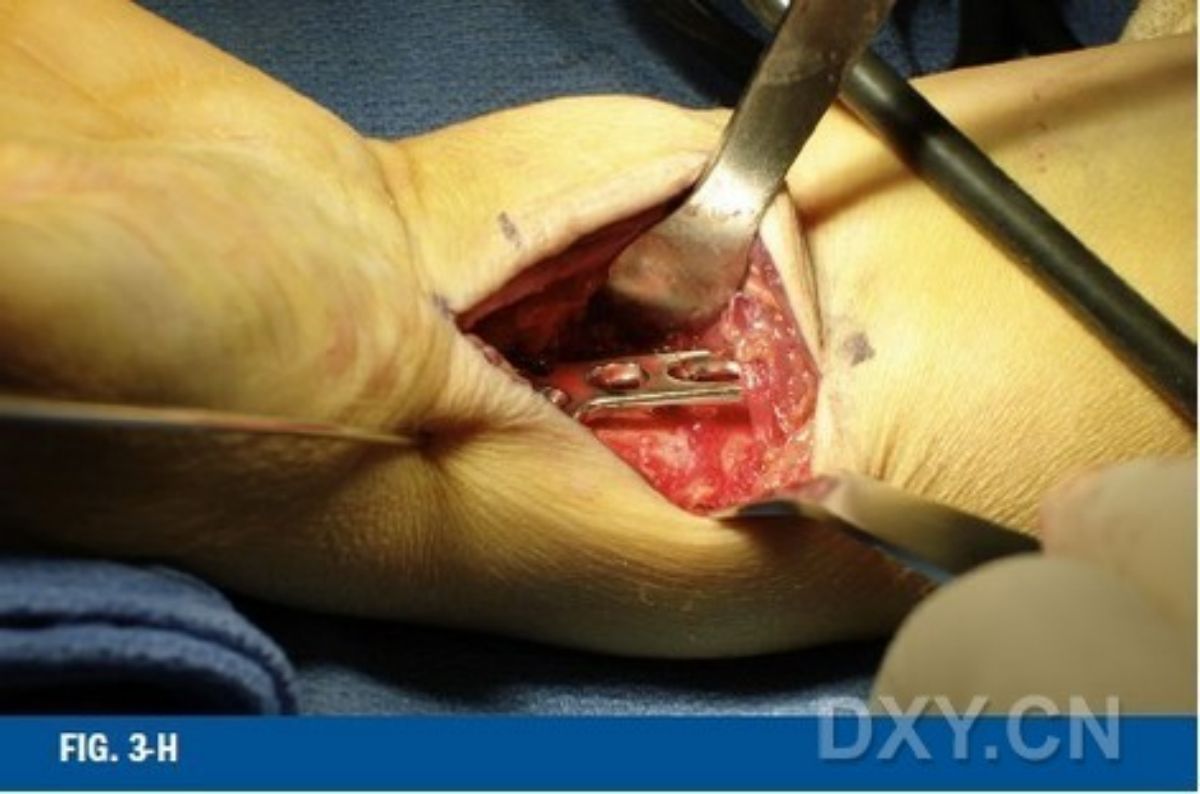
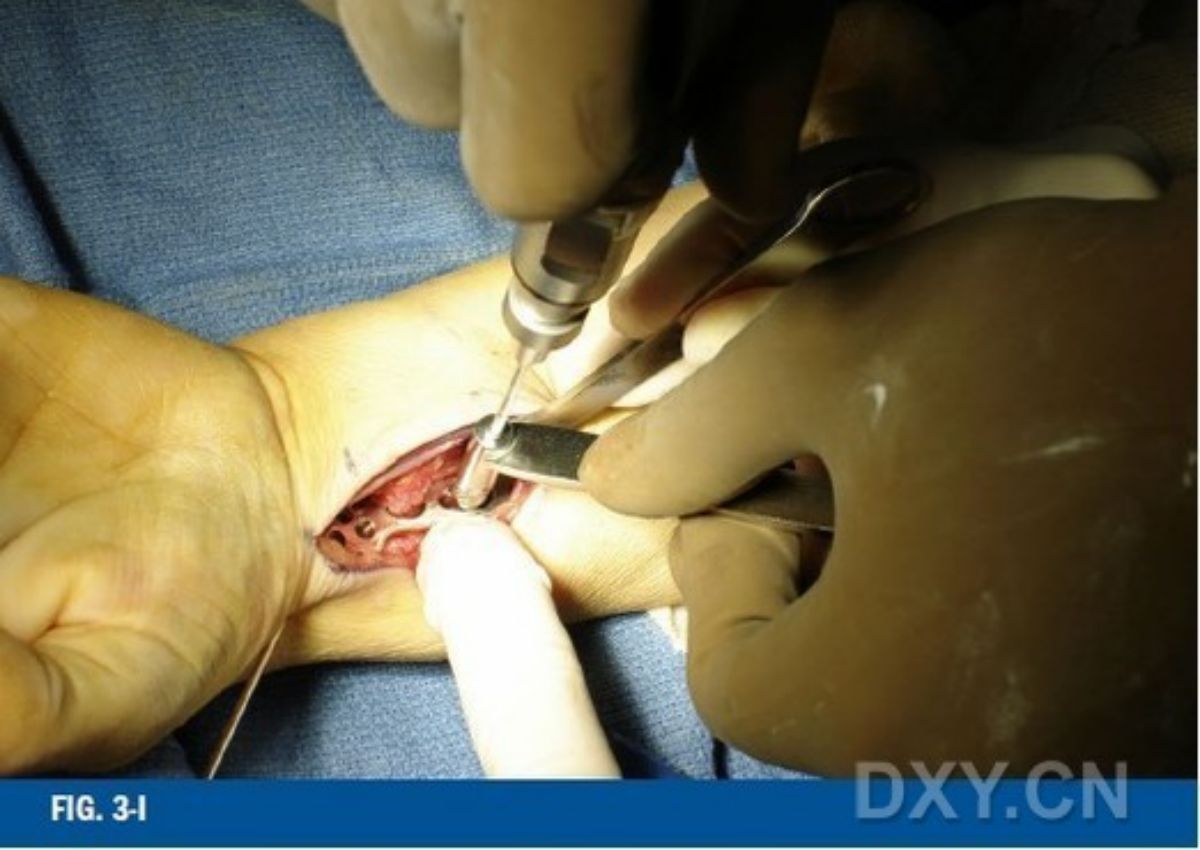
ภาพที่ 3-G ควรใช้การตรวจเอกซเรย์ฟลูออโรสโคปีเพื่อยืนยันตำแหน่งของแผ่นโลหะและสกรูส่วนปลาย ภาพที่ 3-H ส่วนต้นของแผ่นโลหะควรมีช่องว่างเล็กน้อย (มุม 10 องศา) จากกระดูกส่วนกลาง เพื่อให้สามารถยึดแผ่นโลหะเข้ากับกระดูกส่วนกลางเพื่อจัดตำแหน่งกระดูกหักส่วนปลายให้เข้าที่ ภาพที่ 3-I ขันสกรูส่วนต้นให้แน่นเพื่อจัดตำแหน่งกระดูกหักส่วนปลายให้เอียงไปทางด้านฝ่ามืออีกครั้ง ถอดหมุด Kirschner ออกก่อนที่จะขันสกรูให้แน่นสนิท
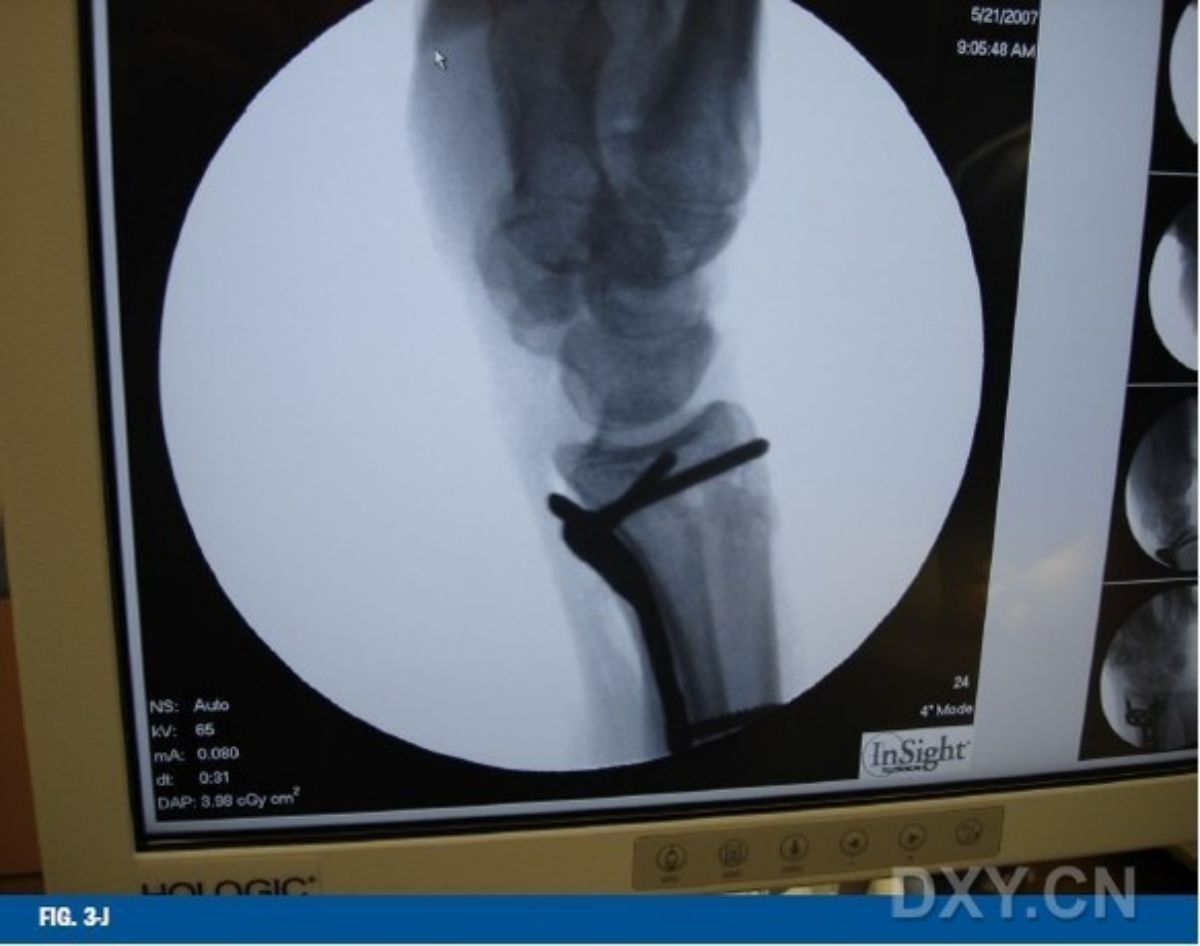
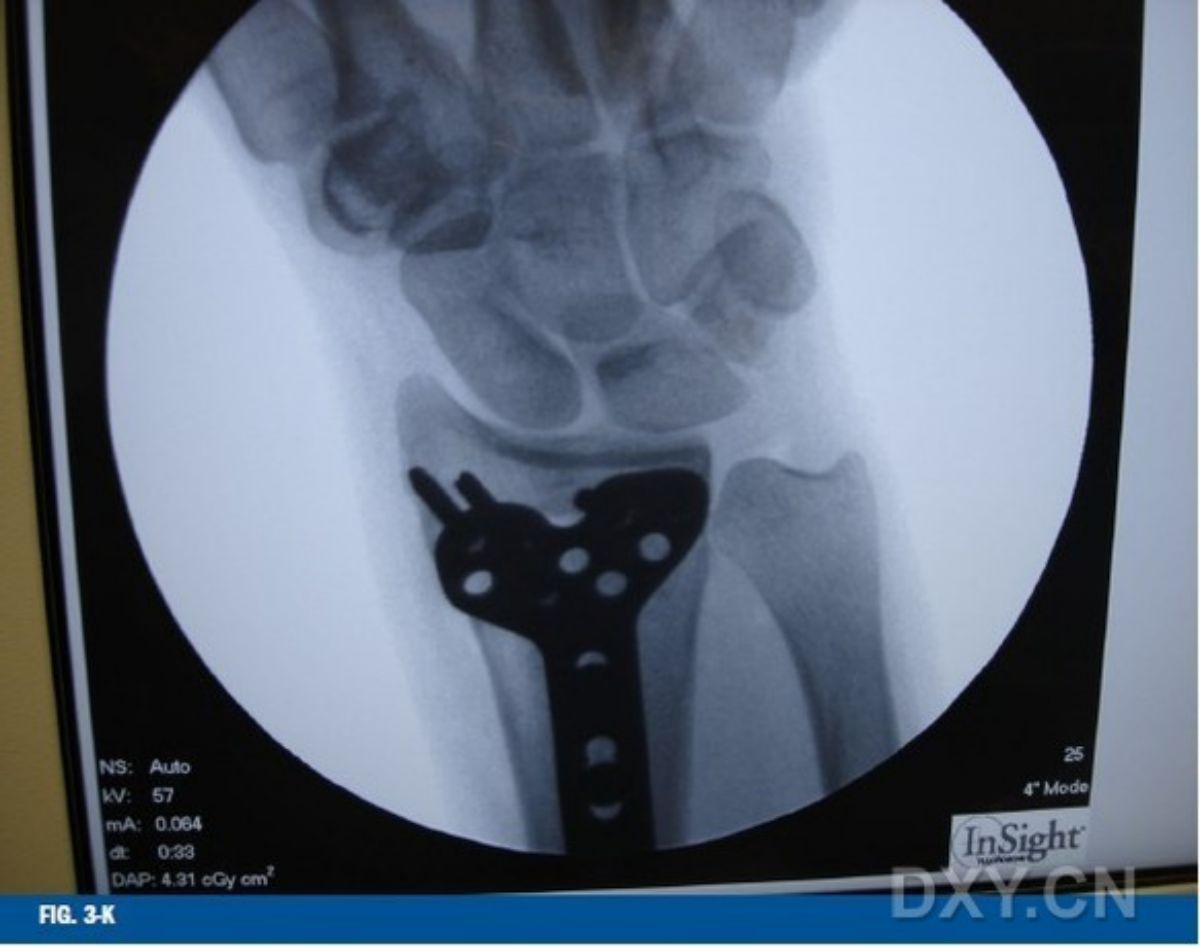
ภาพถ่ายรังสีระหว่างการผ่าตัดในรูปที่ 3-J และ 3-K ยืนยันว่ากระดูกที่หักได้รับการจัดวางให้เข้าที่อย่างถูกต้องตามหลักกายวิภาค และสกรูของแผ่นโลหะอยู่ในตำแหน่งที่เหมาะสม
การยึดตรึงแผ่นด้านหลัง วิธีการผ่าตัดเพื่อเปิดเผยด้านหลังของกระดูกเรเดียสส่วนปลายนั้นขึ้นอยู่กับชนิดของกระดูกหักเป็นหลัก และในกรณีที่กระดูกหักมีชิ้นส่วนกระดูกหักภายในข้อสองชิ้นขึ้นไป เป้าหมายหลักของการรักษาคือการยึดตรึงทั้งกระดูกเรเดียสและกระดูกมีเดียลพร้อมกัน ในระหว่างการผ่าตัด ต้องกรีดเอ็นยึดกล้ามเนื้อส่วนยืดสองวิธีหลักๆ คือ กรีดตามแนวยาวในช่องกล้ามเนื้อส่วนยืดที่ 2 และ 3 พร้อมกับการผ่าตัดใต้เยื่อหุ้มกระดูกไปยังช่องกล้ามเนื้อส่วนยืดที่ 4 และดึงเอ็นที่เกี่ยวข้องออก หรือการกรีดเอ็นยึดกล้ามเนื้อส่วนยืดครั้งที่สองระหว่างช่องกล้ามเนื้อส่วนยืดที่ 4 และ 5 เพื่อเปิดเผยกระดูกทั้งสองส่วนแยกกัน (รูปที่ 4)
ทำการจัดกระดูกที่หักให้เข้าที่และตรึงไว้ชั่วคราวด้วยหมุด Kirschner ที่ไม่มีเกลียว จากนั้นจึงถ่ายภาพรังสีเพื่อตรวจสอบว่ากระดูกที่หักเคลื่อนตัวไปในทิศทางที่ถูกต้องแล้ว ต่อมาจึงทำการยึดด้านหลังของกระดูกอัลนา (ส่วนกลาง) ของกระดูกเรเดียสด้วยแผ่นโลหะรูปตัว "L" หรือ "T" ขนาด 2.4 มม. แผ่นโลหะด้านหลังอัลนาจะถูกดัดให้เข้าที่เพื่อให้แนบสนิทกับด้านหลังของกระดูกอัลนาส่วนปลาย แผ่นโลหะยังสามารถวางให้ใกล้กับด้านหลังของกระดูกลูเนตส่วนปลายมากที่สุดเท่าที่จะเป็นไปได้ เนื่องจากร่องที่อยู่ด้านล่างของแต่ละแผ่นช่วยให้สามารถดัดและขึ้นรูปแผ่นโลหะได้โดยไม่ทำให้เกลียวในรูสกรูเสียหาย (รูปที่ 5)
การยึดตรึงแผ่นกระดูกเรเดียลนั้นค่อนข้างง่าย เนื่องจากพื้นผิวของกระดูกระหว่างช่องเอ็กซ์เทนเซอร์ที่หนึ่งและที่สองค่อนข้างเรียบ และสามารถยึดตรึงในตำแหน่งนี้ได้ด้วยแผ่นกระดูกที่มีรูปทรงเหมาะสม หากเสียบหมุด Kirschner ไว้ที่ส่วนปลายสุดของปุ่มกระดูกเรเดียล ปลายด้านล่างของแผ่นกระดูกเรเดียลจะมีร่องที่ตรงกับหมุด Kirschner ซึ่งจะไม่รบกวนตำแหน่งของแผ่นกระดูกและช่วยรักษากระดูกที่หักให้อยู่ในตำแหน่งเดิม (รูปที่ 6)
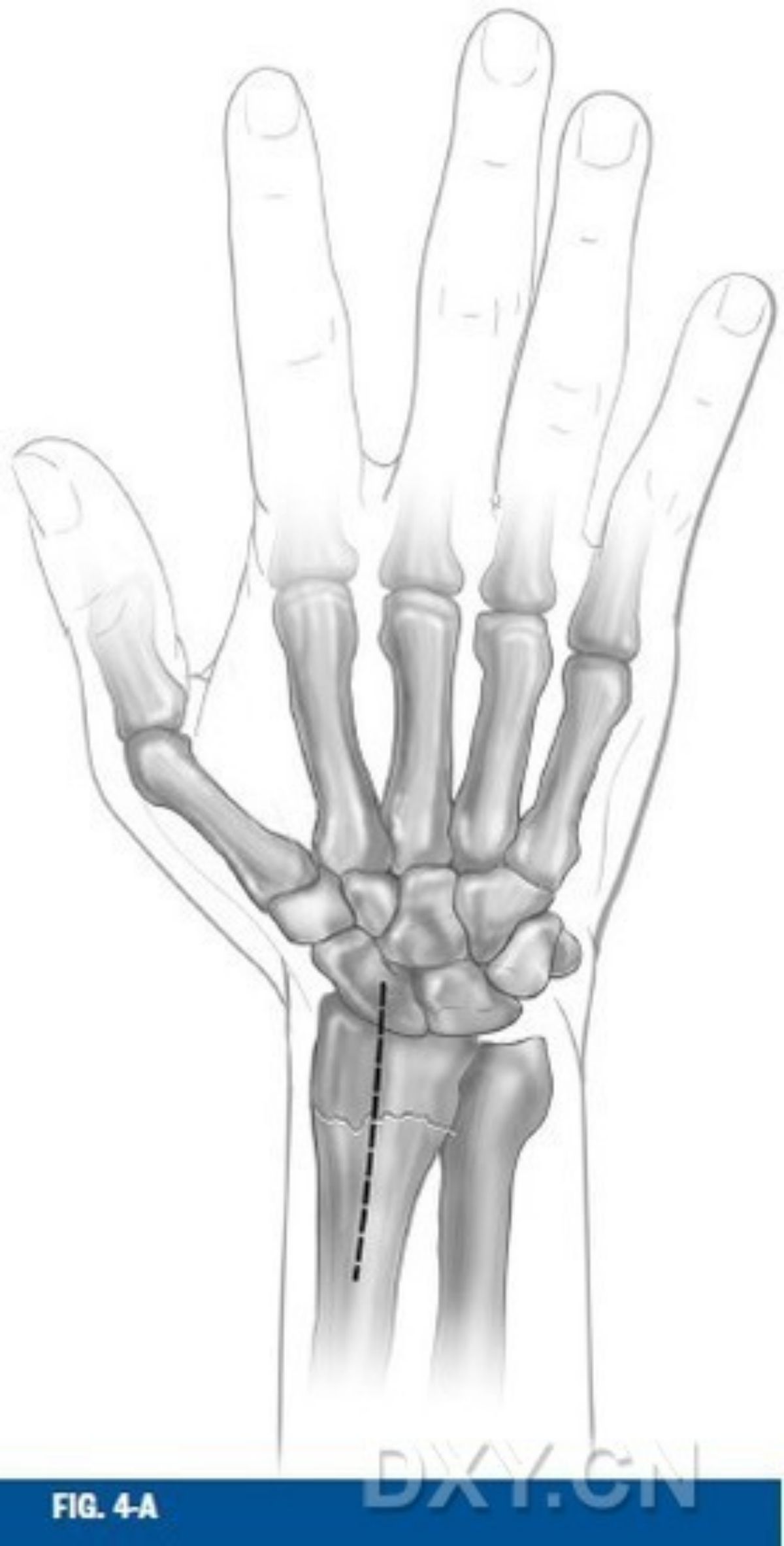
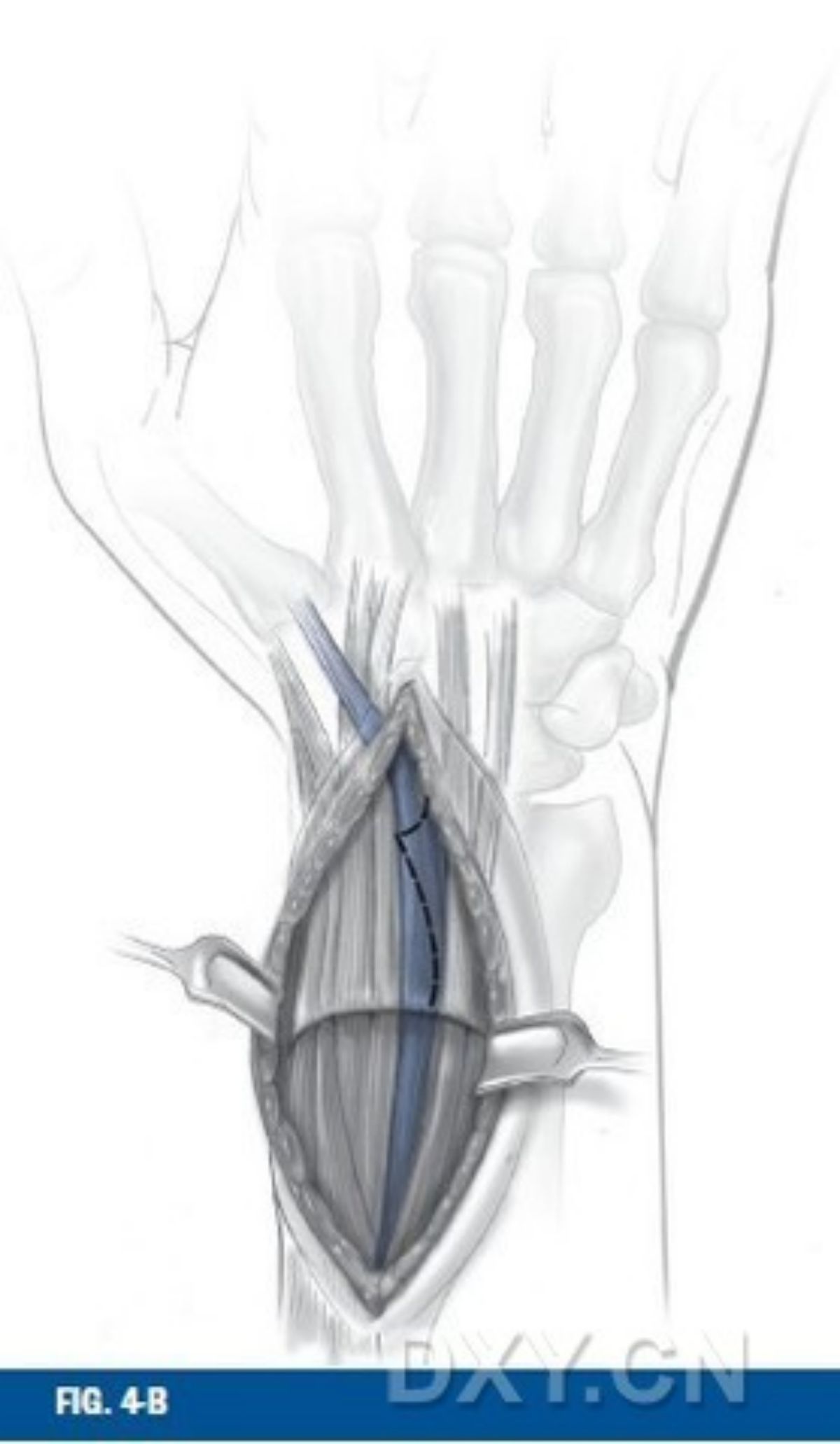
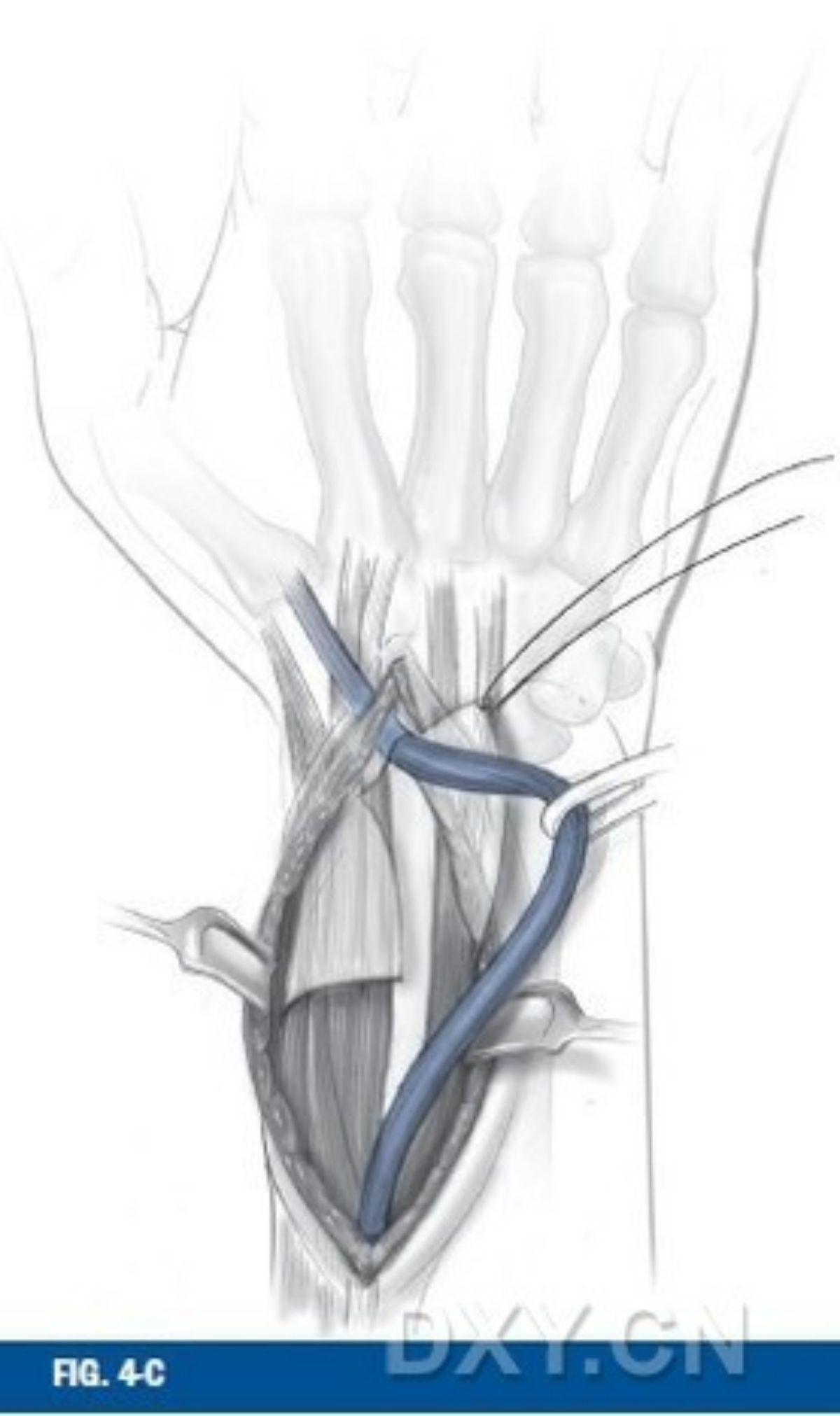
รูปที่ 4 การเปิดเผยพื้นผิวด้านหลังของกระดูกเรเดียสส่วนปลาย แถบพยุงถูกเปิดออกจากช่องระหว่างกระดูกเอ็กซ์เทนเซอร์ที่ 3 และเอ็นเอ็กซ์เทนเซอร์ฮัลลูซิสลองกัสถูกดึงรั้งไว้


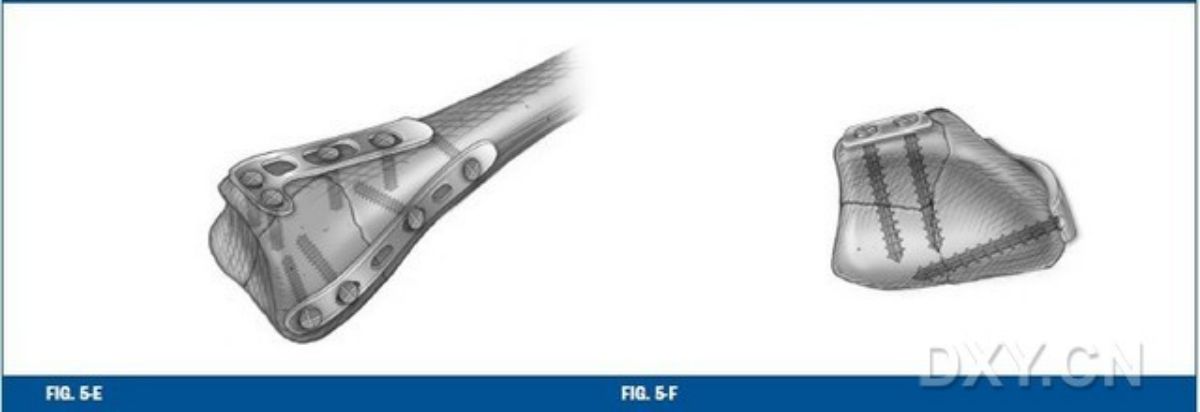
รูปที่ 5 สำหรับการยึดตรึงด้านหลังของพื้นผิวข้อต่อของกระดูกลูเนต โดยทั่วไปจะใช้แผ่นโลหะรูปตัว "T" หรือ "L" (รูปที่ 5-A และรูปที่ 5-B) เมื่อยึดแผ่นโลหะด้านหลังของพื้นผิวข้อต่อของกระดูกลูเนตเรียบร้อยแล้ว ก็จะทำการยึดแผ่นโลหะที่คอลัมน์เรเดียล (รูปที่ 5-C ถึง 5-F) แผ่นโลหะทั้งสองจะวางทำมุม 70 องศาต่อกัน เพื่อเพิ่มความมั่นคงของการยึดตรึงภายใน

รูปที่ 6 แผ่นยึดเสาแนวรัศมีมีรูปทรงที่เหมาะสมและวางไว้ในเสาแนวรัศมี โดยสังเกตรอยบากที่ปลายแผ่น ซึ่งช่วยให้แผ่นหลีกเลี่ยงการยึดชั่วคราวของหมุด Kirschner โดยไม่รบกวนตำแหน่งของแผ่น
แนวคิดสำคัญ
ข้อบ่งชี้สำหรับการยึดแผ่นโลหะที่กระดูกฝ่ามือ
กระดูกฝ่ามือหักแบบเคลื่อนที่ภายในข้อ (กระดูกหักแบบบาร์ตัน)
กระดูกหักนอกข้อที่มีการเคลื่อนที่ (กระดูกหักแบบคอลเลสและสมิธ) สามารถยึดตรึงได้อย่างมั่นคงด้วยแผ่นโลหะยึดด้วยสกรู แม้จะมีภาวะกระดูกพรุนก็ตาม
กระดูกฝ่ามือและกระดูกลูเนตส่วนผิวข้อแตกและเคลื่อนที่
ข้อบ่งชี้สำหรับการยึดตรึงแผ่นหลัง
เมื่อเกิดการบาดเจ็บที่เอ็นยึดกระดูกข้อมือ
กระดูกลูเนตส่วนหลังหักแบบเคลื่อนที่
ข้อต่อกระดูกข้อมือด้านรัศมีหักและเคลื่อนหลุดแบบเฉือนด้านหลัง
ข้อห้ามในการยึดแผ่นโลหะที่ฝ่ามือ
โรคกระดูกพรุนขั้นรุนแรงที่ส่งผลให้เกิดข้อจำกัดในการใช้งานอย่างมาก
กระดูกข้อมือส่วนหลังหักและเคลื่อนหลุด
การมีโรคประจำตัวหลายอย่างร่วมกัน
ข้อห้ามในการยึดตรึงแผ่นโลหะด้านหลัง
ภาวะทางการแพทย์ร่วมหลายอย่าง
กระดูกหักที่ไม่เคลื่อนที่
ข้อผิดพลาดที่เกิดขึ้นได้ง่ายในการยึดแผ่นโลหะที่ฝ่ามือ
ตำแหน่งของแผ่นโลหะมีความสำคัญมาก เพราะนอกจากจะช่วยพยุงกระดูกที่หักแล้ว การวางตำแหน่งที่ถูกต้องยังช่วยป้องกันไม่ให้สกรูล็อคด้านปลายเข้าไปในข้อต่อกระดูกข้อมือด้านรัศมีด้วย การถ่ายภาพรังสีระหว่างผ่าตัดอย่างระมัดระวัง โดยฉายภาพไปในทิศทางเดียวกับการเอียงของกระดูกเรเดียสส่วนปลาย จะช่วยให้เห็นพื้นผิวข้อต่อด้านรัศมีของกระดูกเรเดียสส่วนปลายได้อย่างแม่นยำ ซึ่งสามารถมองเห็นได้ชัดเจนยิ่งขึ้นโดยการใส่สกรูด้านอัลนาร์ก่อนในระหว่างการผ่าตัด
การขันสกรูทะลุเปลือกกระดูกด้านหลังมีความเสี่ยงที่จะไปกระตุ้นเอ็นยึดกระดูกและทำให้เอ็นฉีกขาดได้ สกรูล็อคทำงานแตกต่างจากสกรูทั่วไป และไม่จำเป็นต้องขันสกรูทะลุเปลือกกระดูกด้านหลัง
การยึดตรึงแผ่นหลังมักทำผิดพลาดได้ง่าย
มีความเสี่ยงเสมอที่สกรูจะทะลุเข้าไปในข้อต่อกระดูกข้อมือด้านรัศมี และเช่นเดียวกับวิธีการที่อธิบายไว้ข้างต้นในส่วนที่เกี่ยวข้องกับแผ่นฝ่ามือ จำเป็นต้องถ่ายภาพเฉียงเพื่อตรวจสอบว่าตำแหน่งของสกรูแน่นหนาดีหรือไม่
หากทำการตรึงกระดูกเรเดียลคอลัมน์ก่อน สกรูที่ยึดกับปุ่มกระดูกเรเดียลจะส่งผลต่อการประเมินผลการตรึงผิวข้อของกระดูกลูเนตในขั้นตอนต่อไป
สกรูส่วนปลายที่ขันไม่แน่นสนิทอาจทำให้เส้นเอ็นระคายเคืองหรือถึงขั้นทำให้เส้นเอ็นฉีกขาดได้
วันที่โพสต์: 28 ธันวาคม 2023










