การผ่าตัดแบบเปิดด้านข้างรูปตัว L แบบดั้งเดิม เป็นวิธีคลาสสิกในการรักษาการแตกหักของกระดูกส้นเท้า แม้ว่าจะเปิดแผลได้ทั่วถึง แต่แผลผ่าตัดยาวและมีการลอกเนื้อเยื่ออ่อนออกมาก ซึ่งอาจนำไปสู่ภาวะแทรกซ้อนได้ง่าย เช่น การสมานของเนื้อเยื่ออ่อนล่าช้า เนื้อเยื่อตาย และการติดเชื้อ ประกอบกับการที่สังคมในปัจจุบันมุ่งเน้นความสวยงามแบบแผลเล็ก การรักษาการแตกหักของกระดูกส้นเท้าด้วยวิธีผ่าตัดแผลเล็กจึงได้รับการยกย่องอย่างมาก บทความนี้ได้รวบรวม 8 เคล็ดลับไว้
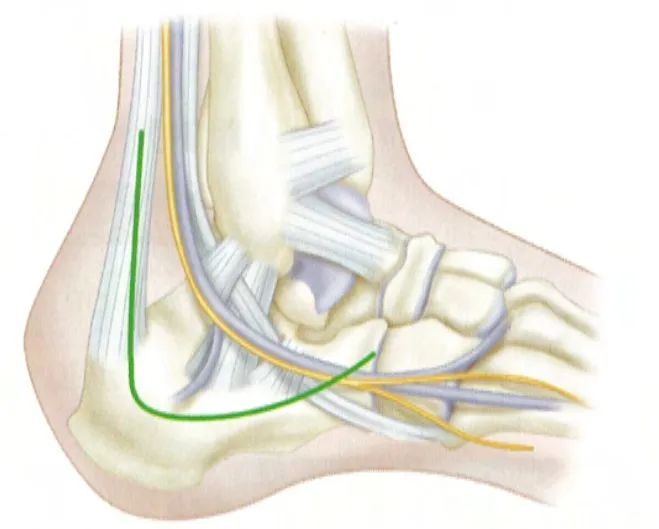
ในการผ่าตัดแบบเปิดด้านข้าง ส่วนแนวตั้งของแผลผ่าตัดจะเริ่มจากบริเวณเหนือปลายกระดูกน่องเล็กน้อย และอยู่ด้านหน้าเอ็นร้อยหวาย ระดับของแผลผ่าตัดจะอยู่ต่ำกว่าผิวหนังที่ช้ำเล็กน้อย ซึ่งได้รับเลือดจากหลอดเลือดแดงส้นเท้าด้านข้าง และไปสิ้นสุดที่ฐานของกระดูกฝ่าเท้าชิ้นที่ห้า ทั้งสองส่วนจะเชื่อมต่อกันที่ส้นเท้าเป็นมุมฉากโค้งเล็กน้อย ที่มา: Campbell Orthopedic Surgery
Pการลดอาการแสบร้อนที่ผิวหนัง
ในช่วงทศวรรษ 1920 โบห์เลอร์ได้พัฒนาวิธีการรักษาแบบรุกรานน้อยที่สุดโดยการจัดกระดูกส้นเท้าให้เข้าที่ภายใต้แรงดึง และหลังจากนั้นมา วิธีการจัดกระดูกส้นเท้าให้เข้าที่โดยการเจาะผ่านผิวหนังภายใต้แรงดึงก็กลายเป็นวิธีการหลักในการรักษาการแตกหักของกระดูกส้นเท้าเป็นเวลานาน
เหมาะสำหรับกระดูกหักที่มีการเคลื่อนตัวของชิ้นส่วนกระดูกภายในข้อต่อใต้กระดูกข้อเท้าน้อย เช่น กระดูกหักแบบ Sanders ประเภท II และกระดูกหักแบบ Sanders ประเภท III บางกรณีบริเวณลิ้นข้อเท้า
สำหรับกระดูกหักแบบ Sanders ประเภท III และกระดูกหักแบบ Sanders ประเภท IV ที่แตกละเอียดร่วมกับการยุบตัวของผิวข้อใต้กระดูกส้นเท้าอย่างรุนแรง การจัดกระดูกโดยใช้เข็มจิ้มทำได้ยาก และการจัดกระดูกให้กลับสู่ตำแหน่งปกติของผิวข้อด้านหลังของกระดูกส้นเท้าก็ทำได้ยากเช่นกัน
การฟื้นฟูความกว้างของกระดูกส้นเท้าทำได้ยาก และความผิดรูปก็แก้ไขได้ไม่ดีนัก มักทำให้ผนังด้านข้างของกระดูกส้นเท้าเบี้ยวไปในระดับต่างๆ ส่งผลให้กระดูกข้อเท้าด้านข้างส่วนล่างไปกระทบกับผนังด้านข้างของกระดูกส้นเท้า เกิดการเคลื่อนที่หรือการกดทับของเอ็นกล้ามเนื้อน่อง และการกดทับของเอ็นกล้ามเนื้อน่อง ทำให้เกิดอาการปวดจากการกดทับของกระดูกส้นเท้า และเอ็นอักเสบของกล้ามเนื้อน่อง
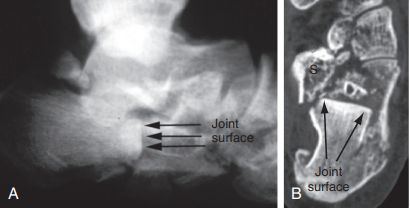
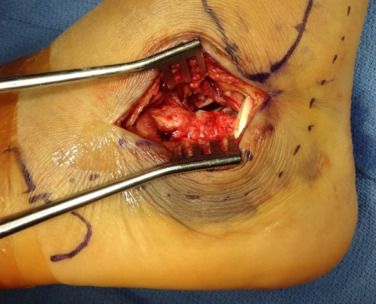
เทคนิค Westhues/Essex-lopresti A. การตรวจเอกซเรย์ฟลูออโรสโคปีด้านข้างยืนยันการยุบตัวของชิ้นส่วนรูปลิ้น B. การสแกน CT ในระนาบแนวนอนแสดงให้เห็นการแตกหักแบบ Sandess ชนิด IIC ส่วนหน้าของกระดูกส้นเท้าแตกละเอียดอย่างชัดเจนในทั้งสองภาพ S. ระยะทางการแบกรับลดลงอย่างกะทันหัน
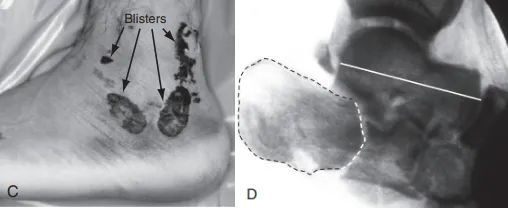
C. ไม่สามารถใช้การผ่าตัดด้านข้างได้เนื่องจากเนื้อเยื่ออ่อนบวมและเป็นแผลพุพองอย่างรุนแรง D. ภาพเอกซเรย์ฟลูออโรสโคปีด้านข้างแสดงให้เห็นพื้นผิวข้อต่อ (เส้นประ) และการยุบตัวของกระดูกทาลัส (เส้นทึบ)
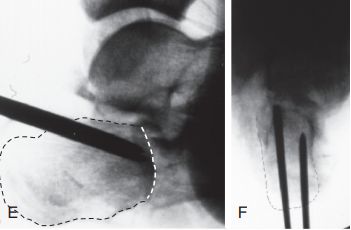
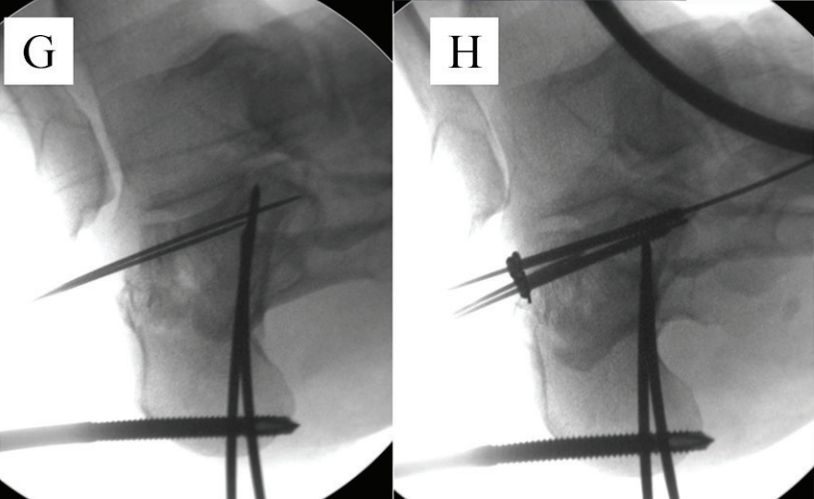
E และ F. วางลวดนำทางตะปูกลวงสองเส้นขนานกับส่วนล่างของชิ้นส่วนรูปลิ้น โดยเส้นประคือเส้นรอยต่อ
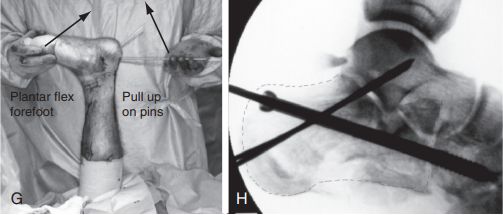
G. งอข้อเข่า งัดหมุดนำทางขึ้น และในขณะเดียวกันก็งอฝ่าเท้าส่วนกลางลงเพื่อจัดกระดูกที่หักให้เข้าที่: H. สกรูแบบมีรูขนาด 6.5 มม. หนึ่งตัวถูกยึดติดกับกระดูกคิวบอยด์ และลวด Kirschner ขนาด 2.0 มม. สองเส้นถูกยึดไว้ใต้กระดูกเพื่อคงสภาพการจัดกระดูกไว้เนื่องจากกระดูกส้นเท้าด้านหน้าแตกละเอียด แหล่งที่มา: Mann Foot and Ankle Surgery
Sการผ่าตัดกระดูกข้อเท้า
ทำการผ่าตัดโดยกรีดแผลห่างจากปลายกระดูกน่องไปทางด้านปลาย 1 เซนติเมตร ไปจนถึงฐานของกระดูกฝ่าเท้าชิ้นที่สี่ ในปี ค.ศ. 1948 พาล์มเมอร์เป็นคนแรกที่รายงานการผ่าตัดแผลเล็กๆ ในบริเวณโพรงกระดูกฝ่าเท้า
ในปี 2000 Ebmheim และคณะ ได้ใช้วิธีการผ่าตัดผ่านโพรงกระดูกข้อเท้าในการรักษาทางคลินิกสำหรับกระดูกส้นเท้าหัก
o สามารถมองเห็นข้อต่อใต้กระดูกข้อเท้า ผิวข้อต่อด้านหลัง และชิ้นส่วนกระดูกหักด้านหน้าและด้านข้างได้อย่างชัดเจน
o หลีกเลี่ยงเส้นเลือดบริเวณด้านข้างส้นเท้าอย่างเหมาะสม
o ไม่จำเป็นต้องตัดเอ็นยึดกระดูกส้นเท้าและเอ็นใต้กระดูกน่อง และสามารถเพิ่มช่องว่างข้อต่อได้โดยการพลิกข้อเท้าอย่างเหมาะสมระหว่างการผ่าตัด ซึ่งมีข้อดีคือแผลเล็กและเลือดออกน้อย
ข้อเสียคือ การเปิดเผยบริเวณผ่าตัดไม่เพียงพออย่างเห็นได้ชัด ซึ่งจำกัดและส่งผลกระทบต่อการจัดกระดูกที่หักและการวางอุปกรณ์ยึดตรึงภายใน เหมาะสำหรับกระดูกส้นเท้าหักแบบ Sanders ประเภท I และประเภท II เท่านั้น
Oแผลผ่าตัดเล็ก
เป็นการปรับเปลี่ยนวิธีการผ่าตัดไซนัสทาร์ซี โดยมีความยาวประมาณ 4 เซนติเมตร อยู่ตรงกลางห่างจากกระดูกข้อเท้าด้านข้างลงมา 2 เซนติเมตร และขนานกับพื้นผิวข้อต่อด้านหลัง
หากการเตรียมการก่อนผ่าตัดเพียงพอและสภาพแวดล้อมเอื้ออำนวย การผ่าตัดนี้ยังสามารถช่วยลดและตรึงกระดูกส้นเท้าหักชนิด Sanders ประเภท II และ III ได้ดี และหากจำเป็นต้องเชื่อมข้อต่อใต้กระดูกส้นเท้าในระยะยาว ก็สามารถใช้แผลผ่าตัดเดียวกันได้
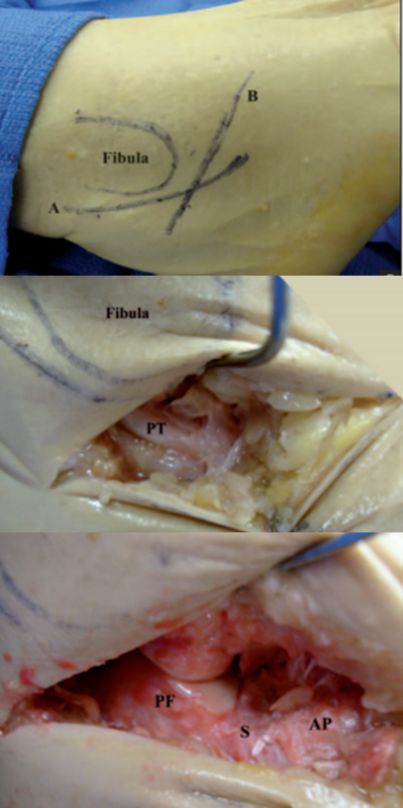
PT เอ็นน่อง PF ผิวข้อด้านหลังของกระดูกส้นเท้า S โพรงกระดูกข้อเท้า AP ส่วนยื่นของกระดูกส้นเท้า
การผ่าตัดตามแนวยาวด้านหลัง
เริ่มจากจุดกึ่งกลางของเส้นที่เชื่อมระหว่างเอ็นร้อยหวายและปลายกระดูกข้อเท้าด้านข้าง ทอดยาวลงมาในแนวตั้งจนถึงข้อต่อส้นเท้าของกระดูกทาลัส โดยมีความยาวประมาณ 3.5 เซนติเมตร
ทำการผ่าตัดโดยกรีดเนื้อเยื่ออ่อนด้านไกลเพียงเล็กน้อย โดยไม่ทำลายโครงสร้างที่สำคัญ และสามารถมองเห็นพื้นผิวข้อต่อด้านหลังได้อย่างชัดเจน หลังจากทำการงัดและจัดกระดูกเข้าที่แล้ว จะสอดแผ่นรองกายวิภาคเข้าไปโดยใช้การมองเห็นในระหว่างการผ่าตัดเป็นแนวทาง จากนั้นจึงทำการตอกและยึดสกรูผ่านผิวหนังโดยใช้แรงกด
วิธีการนี้สามารถใช้ได้กับกระดูกหักแบบ Sanders ประเภท I, II และ III โดยเฉพาะอย่างยิ่งสำหรับกระดูกหักบริเวณผิวข้อด้านหลังหรือปุ่มกระดูกที่เคลื่อนตัว
ตัดแบบก้างปลา
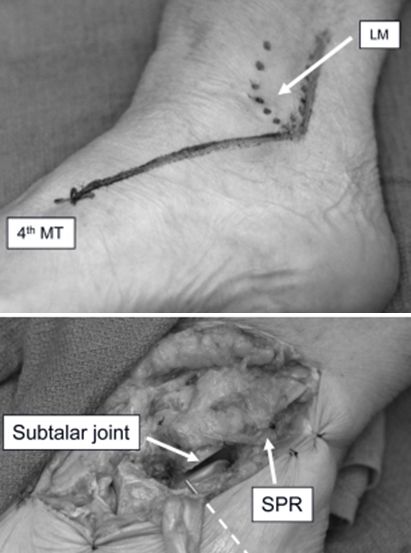
การปรับเปลี่ยนวิธีการผ่าตัดไซนัสทาร์ซี เริ่มจาก 3 เซนติเมตรเหนือปลายกระดูกข้อเท้าด้านข้าง ลากไปตามขอบด้านหลังของกระดูกน่องจนถึงปลายกระดูกข้อเท้าด้านข้าง แล้วจึงไปยังฐานของกระดูกฝ่าเท้าชิ้นที่สี่ วิธีนี้ช่วยให้สามารถจัดกระดูกและยึดตรึงกระดูกส้นเท้าหักแบบ Sanders ประเภท II และ III ได้อย่างดี และสามารถขยายขอบเขตได้หากจำเป็นเพื่อเปิดเผยกระดูกน่อง กระดูกข้อเท้า หรือกระดูกส่วนด้านข้างของเท้า
LM ข้อเท้าด้านข้าง MT ข้อต่อกระดูกฝ่าเท้า SPR เอ็นยึดเหนือกระดูกน่อง
Aการลดขนาดโดยใช้กล้องส่องข้อ
ในปี 1997 แรมเมลต์เสนอว่าการส่องกล้องข้อเท้าส่วนล่างสามารถใช้เพื่อจัดเรียงพื้นผิวข้อต่อด้านหลังของกระดูกส้นเท้าให้เข้าที่ภายใต้การมองเห็นโดยตรงได้ ในปี 2002 แรมเมลต์เป็นคนแรกที่ทำการจัดเรียงกระดูกและยึดด้วยสกรูผ่านผิวหนังโดยใช้การส่องกล้องช่วยสำหรับกระดูกหักประเภท Sanders ชนิดที่ 1 และ 2
การส่องกล้องตรวจข้อเท้าส่วนล่าง (Subtalar arthroscopy) มีบทบาทหลักในการติดตามและช่วยเหลือ สามารถสังเกตสภาพของพื้นผิวข้อเท้าส่วนล่างได้โดยตรง และช่วยในการติดตามการจัดกระดูกและการยึดตรึงภายใน นอกจากนี้ยังสามารถทำการผ่าตัดแยกส่วนข้อเท้าส่วนล่างและการตัดกระดูกงอกได้อีกด้วย
ข้อบ่งชี้ในการผ่าตัดค่อนข้างจำกัด: ใช้ได้เฉพาะกับกระดูกหักแบบ Sanders ประเภท Ⅱ ที่มีการแตกหักเล็กน้อยของผิวข้อ และกระดูกหักแบบ AO/OTA ประเภท 83-C2 เท่านั้น ในขณะที่กระดูกหักแบบ Sanders ประเภท Ⅲ, Ⅳ และกระดูกหักแบบ AO/OTA ประเภท 83-C3 ที่มีการยุบตัวของผิวข้อ เช่น 83-C4 และ 83-C4 นั้นผ่าตัดได้ยากกว่า
ท่าทางของร่างกาย
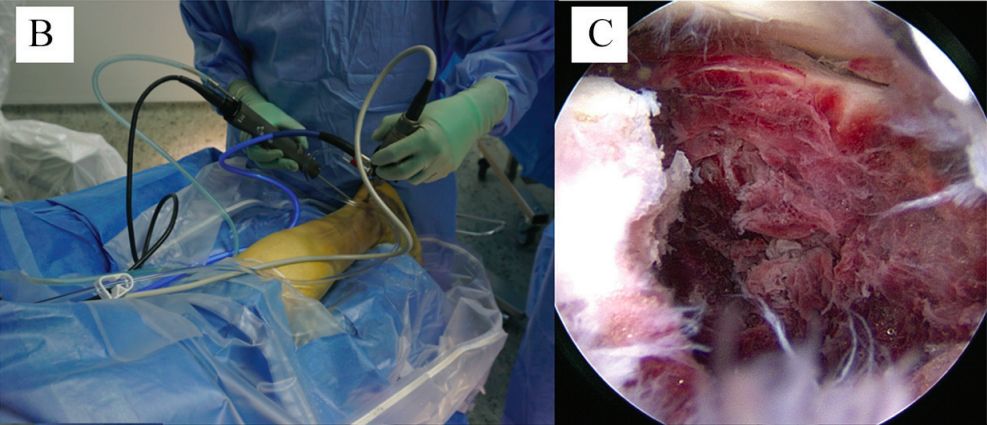
b. การส่องกล้องตรวจข้อเท้าด้านหลัง c. การเข้าถึงบริเวณกระดูกหักและข้อต่อใต้กระดูกข้อเท้า
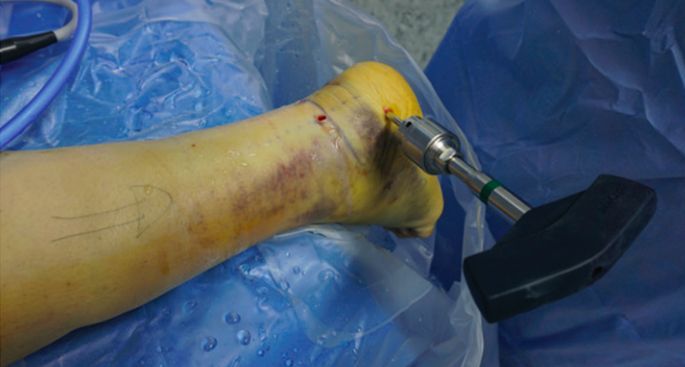
ได้ทำการใส่สกรู Schantz แล้ว
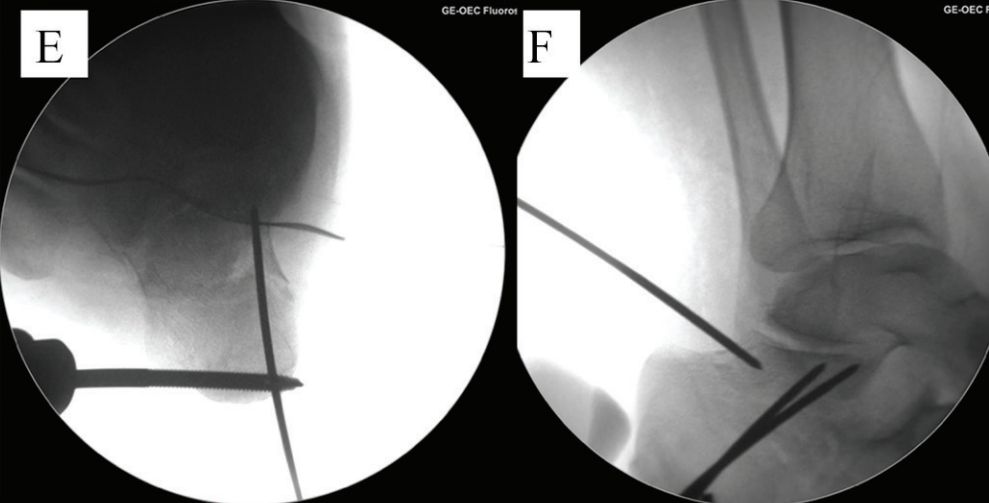
e. การรีเซ็ตและการตรึงชั่วคราว f. หลังจากรีเซ็ต
g. ยึดชิ้นส่วนกระดูกบริเวณผิวข้อไว้ชั่วคราว h. ยึดด้วยสกรู
i. ภาพตัดขวางแนวตั้งหลังผ่าตัดจากการตรวจ CT scan j. ภาพตัดขวางแนวแกนหลังผ่าตัด
นอกจากนี้ ช่องว่างระหว่างข้อต่อใต้กระดูกข้อเท้าแคบ และจำเป็นต้องใช้แรงดึงหรือเครื่องมือช่วยพยุงช่องว่างระหว่างข้อต่อเพื่ออำนวยความสะดวกในการสอดกล้องส่องข้อ ช่องว่างสำหรับการผ่าตัดภายในข้อมีขนาดเล็ก และการผ่าตัดที่ไม่ระมัดระวังอาจทำให้เกิดความเสียหายต่อผิวของกระดูกอ่อนได้ง่าย เทคนิคการผ่าตัดที่ไม่ชำนาญอาจทำให้เกิดการบาดเจ็บเฉพาะที่ได้ง่าย
Pการขยายหลอดเลือดด้วยบอลลูนผ่านผิวหนัง
ในปี 2009 บาโนเป็นคนแรกที่เสนอเทคนิคการขยายหลอดเลือดด้วยบอลลูนสำหรับการรักษาการแตกหักของกระดูกส้นเท้า สำหรับกระดูกแตกหักประเภท Sanders type II นั้น งานวิจัยส่วนใหญ่ถือว่าได้ผลแน่นอน แต่สำหรับกระดูกแตกหักประเภทอื่นนั้นรักษาได้ยากกว่า
เมื่อซีเมนต์กระดูกแทรกซึมเข้าไปในช่องว่างข้อต่อใต้กระดูกข้อเท้าในระหว่างการผ่าตัด จะทำให้พื้นผิวข้อต่อสึกหรอและจำกัดการเคลื่อนไหวของข้อต่อ และการขยายตัวของบอลลูนจะไม่สมดุลสำหรับการจัดกระดูกที่หักให้เข้าที่
การวางท่อและลวดนำทางภายใต้การตรวจด้วยฟลูออโรสโคปี
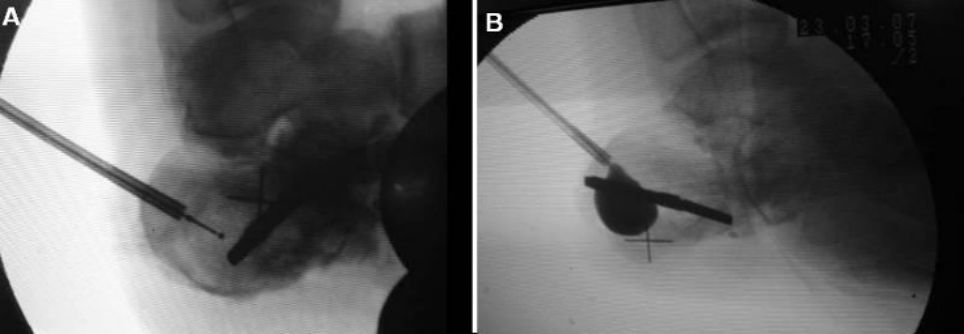
ภาพก่อนและหลังการพองตัวของถุงลมนิรภัย
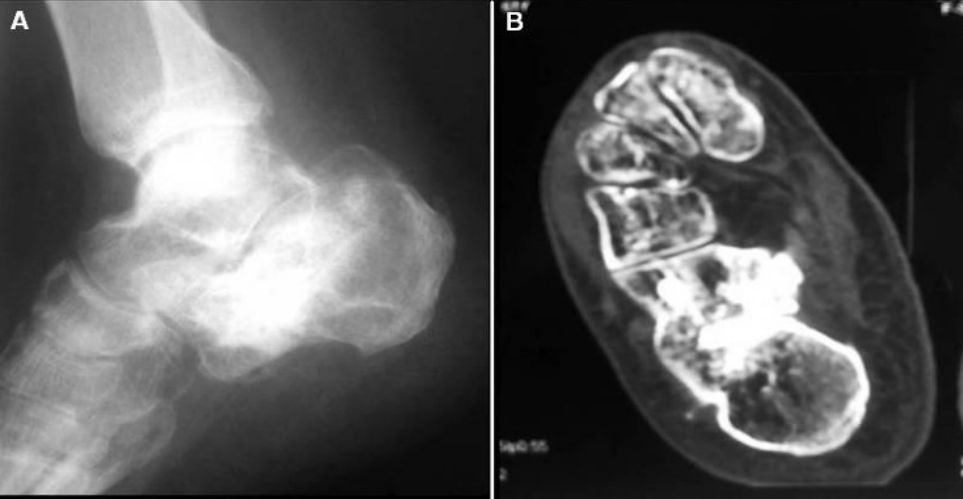
ภาพถ่ายเอกซเรย์และภาพ CT สแกนสองปีหลังการผ่าตัด
ในปัจจุบัน ตัวอย่างการวิจัยเกี่ยวกับเทคโนโลยีบอลลูนยังมีขนาดเล็ก และกระดูกหักส่วนใหญ่ที่ได้ผลดีนั้นเกิดจากแรงกระแทกต่ำ ยังคงจำเป็นต้องมีการวิจัยเพิ่มเติมสำหรับกระดูกส้นเท้าหักที่มีการเคลื่อนตัวอย่างรุนแรง เนื่องจากมีการดำเนินการวิจัยในระยะเวลาสั้นๆ ประสิทธิภาพในระยะยาวและภาวะแทรกซ้อนจึงยังไม่ชัดเจน
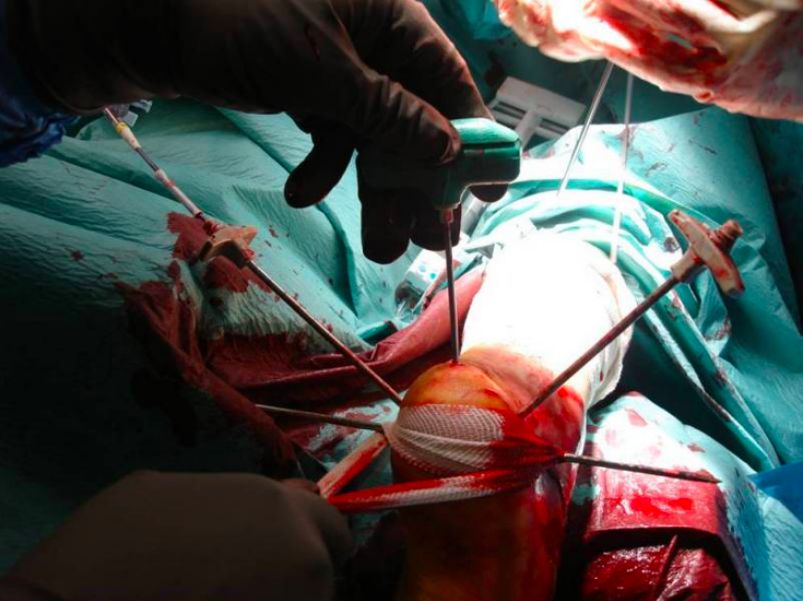
Cตะปูยึดกระดูกอัลคาเนียลแบบสอดในไขกระดูก
ในปี 2010 มีการคิดค้นการผ่าตัดใส่เหล็กดามกระดูกส้นเท้าขึ้นมา และในปี 2012 นายแพทย์ M. Goldzak ได้เสนอวิธีการรักษาการแตกหักของกระดูกส้นเท้าแบบแผลเล็กด้วยการใส่เหล็กดามกระดูก อย่างไรก็ตาม ควรเน้นย้ำว่าการผ่าตัดใส่เหล็กดามกระดูกเพียงอย่างเดียวไม่สามารถทำให้กระดูกเข้าที่ได้อย่างสมบูรณ์
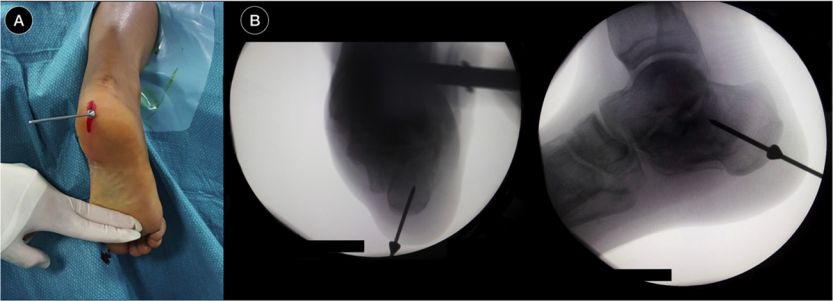
ใส่หมุดนำทางตำแหน่ง, ฟลูออโรสโคปี
การจัดตำแหน่งข้อต่อใต้กระดูกข้อเท้าใหม่
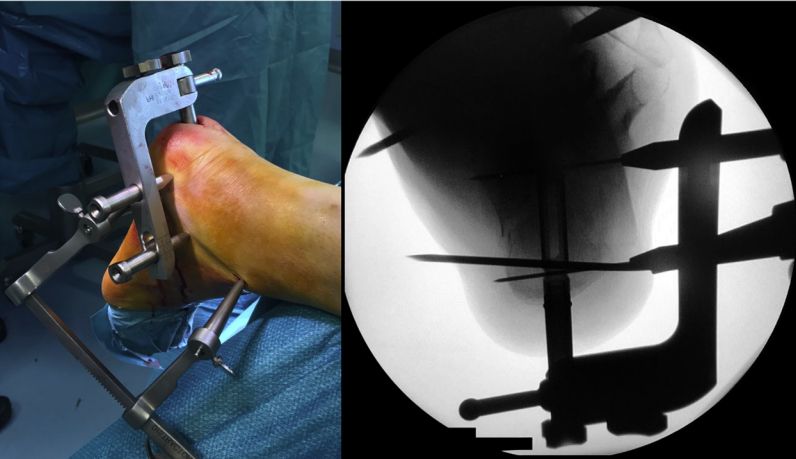
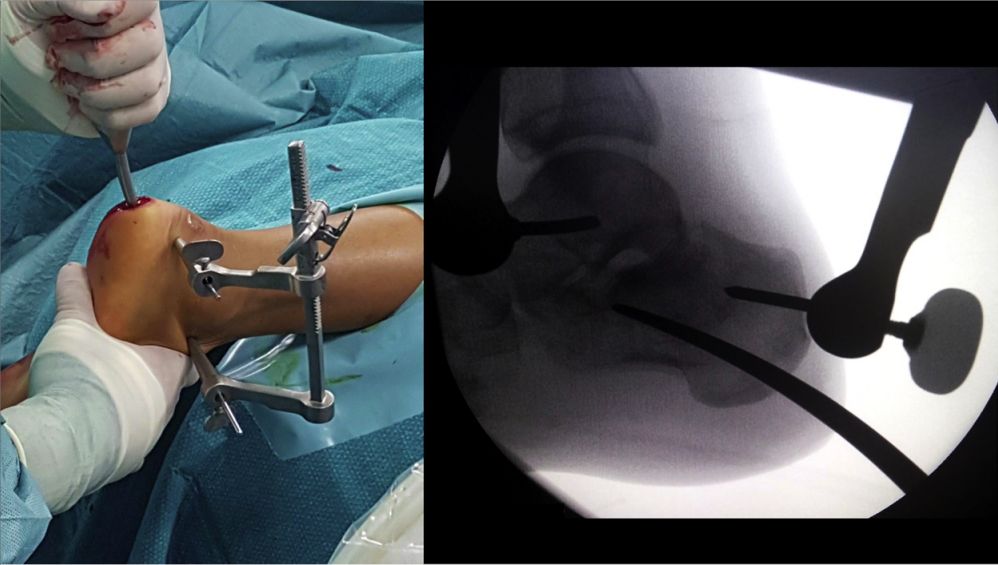
วางโครงกำหนดตำแหน่ง สอดตะปูยึดกระดูกเข้าไป และยึดด้วยสกรูแบบมีรูตรงกลางขนาด 5 มม. สองตัว
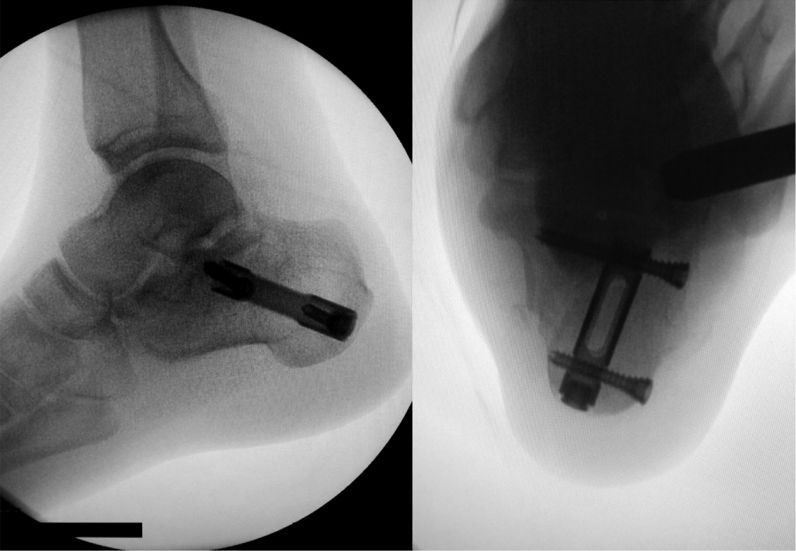
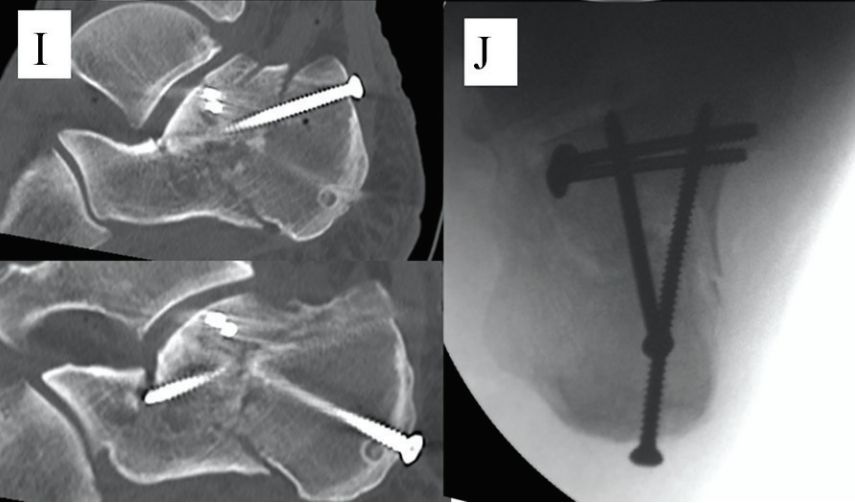
ภาพมุมมองหลังการใส่เหล็กดามกระดูกภายใน
การใส่เหล็กดามกระดูกภายในได้รับการพิสูจน์แล้วว่าประสบความสำเร็จในการรักษาการแตกหักของกระดูกส้นเท้าแบบ Sanders ประเภท II และ III แม้ว่าแพทย์บางท่านพยายามนำไปใช้กับการแตกหักแบบ Sanders ประเภท IV แต่การผ่าตัดจัดกระดูกทำได้ยากและไม่สามารถจัดกระดูกได้อย่างสมบูรณ์แบบ
ผู้ติดต่อ: โยโย่
WA/โทร:+8615682071283
วันที่เผยแพร่: 31 พฤษภาคม 2566