ผลลัพธ์ของการรักษาขึ้นอยู่กับการจัดเรียงกระดูกที่หักให้เข้าที่อย่างถูกต้อง การยึดตรึงกระดูกที่แข็งแรง การรักษาเนื้อเยื่ออ่อนที่ปกคลุมกระดูกให้ดี และการออกกำลังกายเพื่อฟื้นฟูการทำงานตั้งแต่เนิ่นๆ
กายวิภาคศาสตร์
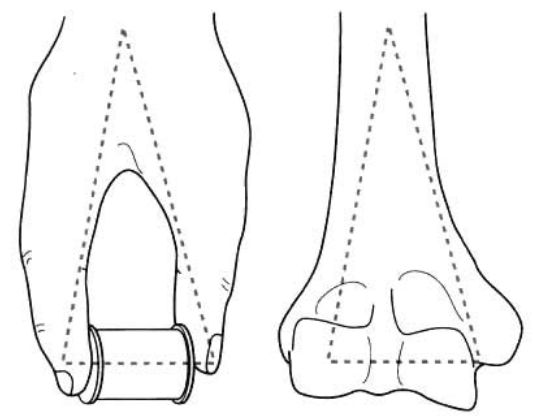
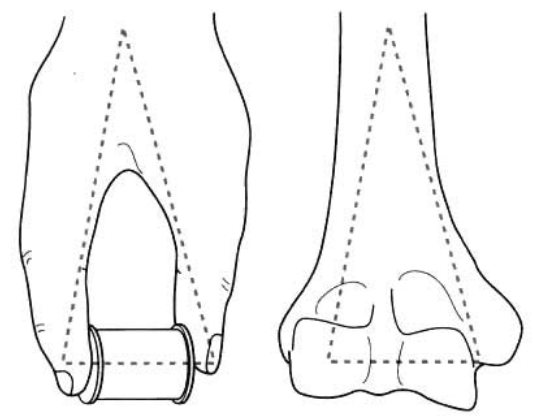
เดอะกระดูกต้นแขนส่วนปลายแบ่งออกเป็นคอลัมน์ตรงกลางและคอลัมน์ด้านข้าง (รูปที่ 1)
รูปที่ 1 กระดูกต้นแขนส่วนปลายประกอบด้วยคอลัมน์ด้านในและด้านนอก
คอลัมน์ด้านในประกอบด้วยส่วนด้านในของกระดูกหัวไหล่ส่วนปลาย กระดูกหัวไหล่ส่วนด้านใน และกระดูกหัวไหล่ส่วนด้านใน รวมถึงส่วนเลื่อนของกระดูกหัวไหล่
คอลัมน์ด้านข้างประกอบด้วยส่วนด้านข้างของกระดูกปลายแขน (epifphysis) ปุ่มกระดูกด้านนอกของกระดูกต้นแขน (external epicondyle of the humerus) และปุ่มกระดูกด้านนอกของกระดูกต้นแขน (external condyle of the humerus) รวมถึงปุ่มกระดูกต้นแขน (humeral tuberosity)
ระหว่างเสาด้านข้างทั้งสองคือแอ่งโคโรนอยด์ด้านหน้าและแอ่งกระดูกต้นแขนด้านหลัง
กลไกการบาดเจ็บ
กระดูกต้นแขนหักบริเวณเหนือข้อศอก มักเกิดจากการตกจากที่สูง
ผู้ป่วยอายุน้อยที่มีกระดูกหักภายในข้อส่วนใหญ่มักเกิดจากอุบัติเหตุรุนแรงที่มีพลังงานสูง แต่ผู้ป่วยสูงอายุอาจมีกระดูกหักภายในข้อจากอุบัติเหตุรุนแรงที่มีพลังงานต่ำกว่าเนื่องจากโรคกระดูกพรุน
กำลังพิมพ์
(ก) มีกระดูกหักบริเวณเหนือข้อเข่า กระดูกหักบริเวณข้อเข่า และกระดูกหักบริเวณระหว่างข้อเข่า
(ข) กระดูกต้นแขนหักบริเวณเหนือข้อศอก: ตำแหน่งที่กระดูกหักอยู่เหนือแอ่งฮอว์ก (hawk's fossa)
(ค) กระดูกต้นแขนส่วนปลายหัก: ตำแหน่งที่หักอยู่บริเวณแอ่งฮอว์ก (hawk's fossa)
(d)กระดูกต้นแขนหักบริเวณระหว่างกระดูกข้อปลายทั้งสองข้าง: ตำแหน่งที่กระดูกหักอยู่ระหว่างกระดูกข้อปลายทั้งสองข้างของกระดูกต้นแขน
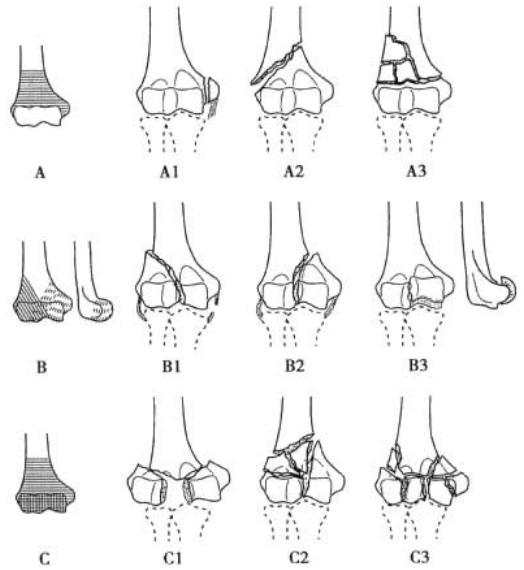
รูปที่ 2 การพิมพ์ AO
การจำแนกประเภทการแตกหักของกระดูกต้นแขนตามระบบ AO (รูปที่ 2)
ประเภท A: กระดูกหักนอกข้อ
ประเภท B: กระดูกหักบริเวณผิวข้อ (กระดูกหักแบบเสาเดียว)
ประเภท C: การแยกตัวอย่างสมบูรณ์ของพื้นผิวข้อต่อของกระดูกต้นแขนส่วนปลายออกจากก้านกระดูกต้นแขน (กระดูกหักแบบสองเสา)
แต่ละประเภทจะถูกแบ่งย่อยออกเป็น 3 ประเภทย่อยตามระดับการแตกหัก (ประเภทย่อยที่ 1 ถึง 3 ตามลำดับระดับการแตกหักที่เพิ่มขึ้น)
รูปที่ 3 การพิมพ์แบบไรซ์โบโรห์-ราดิน
การจำแนกประเภทการแตกหักระหว่างกระดูกข้อเข่าของกระดูกต้นแขนตามระบบ Riseborough-Radin (ทุกประเภทจะรวมถึงส่วนเหนือกระดูกข้อเข่าของกระดูกต้นแขนด้วย)
ประเภทที่ 1: กระดูกหักโดยไม่มีการเคลื่อนที่ระหว่างปุ่มกระดูกต้นแขนและกระดูกข้อเท้า
ประเภทที่ II: กระดูกต้นแขนหักบริเวณระหว่างกระดูกข้อเข่า โดยมีการเคลื่อนตัวของมวลกระดูกที่หักบริเวณกระดูกข้อเข่าโดยไม่มีการผิดรูปจากการหมุน
ประเภทที่ 3: กระดูกต้นแขนหักบริเวณระหว่างกระดูกข้อเข่า โดยมีการเคลื่อนที่ของชิ้นส่วนกระดูกที่หักบริเวณกระดูกข้อเข่าและเกิดการผิดรูปจากการหมุน
ประเภทที่ 4: กระดูกผิวข้อของกระดูกคอนไดล์ข้างใดข้างหนึ่งหรือทั้งสองข้างหักละเอียดอย่างรุนแรง (รูปที่ 3)
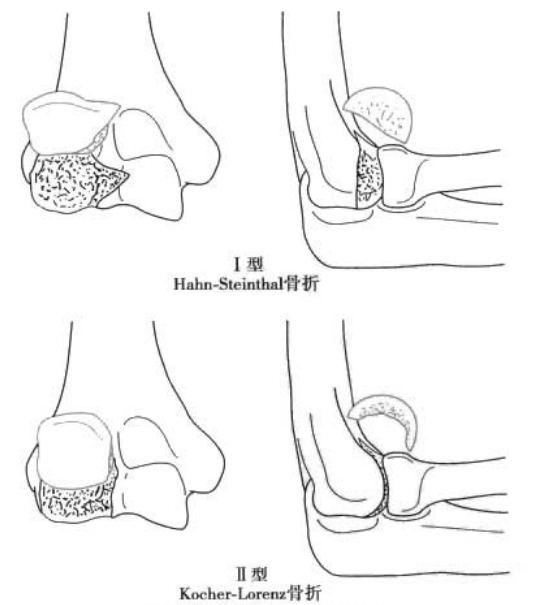
รูปที่ 4 กระดูกหักบริเวณปุ่มกระดูกต้นแขนชนิดที่ 1
รูปที่ 5 การแบ่งระยะการแตกหักของปุ่มกระดูกต้นแขน
กระดูกหักบริเวณปุ่มกระดูกต้นแขน: การบาดเจ็บจากการเฉือนของกระดูกต้นแขนส่วนปลาย
ประเภทที่ 1: กระดูกหักบริเวณปุ่มกระดูกต้นแขนทั้งหมด รวมถึงขอบด้านข้างของกระดูกข้อเท้าต้นแขน (กระดูกหักแบบฮาห์น-สไตน์ทัล) (รูปที่ 4)
ประเภทที่ II: กระดูกอ่อนข้อต่อบริเวณปุ่มกระดูกต้นแขนหักใต้กระดูกอ่อน (กระดูกหักแบบ Kocher-Lorenz)
ประเภทที่ III: กระดูกหักละเอียดบริเวณปุ่มกระดูกต้นแขน (รูปที่ 5)
การรักษาโดยไม่ผ่าตัด
วิธีการรักษาโดยไม่ผ่าตัดสำหรับกระดูกต้นแขนส่วนปลายหักมีบทบาทจำกัด จุดมุ่งหมายของการรักษาโดยไม่ผ่าตัดคือ การเคลื่อนไหวข้อต่อในระยะเริ่มต้นเพื่อป้องกันข้อแข็ง ผู้สูงอายุซึ่งส่วนใหญ่มีโรคประจำตัวหลายอย่าง ควรได้รับการรักษาด้วยวิธีง่ายๆ คือ การเข้าเฝือกข้อศอกให้งอ 60 องศาเป็นเวลา 2-3 สัปดาห์ จากนั้นจึงเริ่มทำกิจกรรมเบาๆ
การรักษาด้วยการผ่าตัด
เป้าหมายของการรักษาคือการฟื้นฟูการเคลื่อนไหวของข้อต่อให้ปราศจากความเจ็บปวด (เหยียดข้อศอก 30° งอข้อศอก 130° หมุนไปข้างหน้าและข้างหลัง 50°) การยึดตรึงกระดูกหักภายในอย่างมั่นคงและแข็งแรงจะช่วยให้สามารถเริ่มออกกำลังกายข้อศอกได้หลังจากแผลหายสนิท การยึดตรึงกระดูกต้นแขนส่วนปลายด้วยแผ่นโลหะสองแผ่น ได้แก่ การยึดตรึงด้านข้างส่วนกลางและส่วนหลัง หรือด้านในและด้านนอกการยึดตรึงด้วยแผ่นโลหะสองแผ่น
วิธีการผ่าตัด
(ก) จัดให้ผู้ป่วยอยู่ในท่าตะแคงข้างโดยวางแผ่นรองไว้ใต้แขนขาข้างที่ได้รับผลกระทบ
การระบุและปกป้องเส้นประสาทมีเดียนและเส้นประสาทเรเดียลระหว่างการผ่าตัด
สามารถขยายช่องทางการผ่าตัดบริเวณข้อศอกด้านหลังได้ เช่น การตัดกระดูกอัลนาแบบฮอว์ก หรือการดึงกล้ามเนื้อไตรเซปส์เพื่อเปิดเผยกระดูกหักบริเวณข้อต่อส่วนลึก
การผ่าตัดกระดูกอัลนาแบบฮอว์กอาย (Ulnar Hawkeye Osteotomy): ช่วยให้มองเห็นบริเวณผ่าตัดได้ชัดเจน โดยเฉพาะอย่างยิ่งสำหรับกระดูกหักละเอียดบริเวณผิวข้อ อย่างไรก็ตาม มักเกิดภาวะกระดูกไม่ติดกันบริเวณที่ทำการผ่าตัด อัตราการไม่ติดกันของกระดูกลดลงอย่างมีนัยสำคัญด้วยวิธีการผ่าตัดกระดูกอัลนาแบบฮอว์กอาย (การผ่าตัดกระดูกแบบก้างปลา) ที่ได้รับการปรับปรุง และการยึดตรึงด้วยลวดหรือแผ่นโลหะแบบดึงรั้ง
การผ่าตัดดึงกล้ามเนื้อไตรเซปส์สามารถนำไปใช้กับกระดูกต้นแขนส่วนปลายหักแบบสามพับที่มีการแตกหักของข้อต่อ และการขยายการเปิดเผยของกระดูกต้นแขนสามารถตัดและเปิดเผยปลายกระดูกอัลนาที่ระยะประมาณ 1 ซม. ได้
พบว่าแผ่นโลหะทั้งสองแผ่นสามารถวางตั้งฉากหรือขนานกันได้ ขึ้นอยู่กับประเภทของกระดูกหักที่ควรวางแผ่นโลหะเหล่านั้น
กระดูกหักบริเวณผิวข้อควรได้รับการซ่อมแซมให้ผิวข้อเรียบเสมอกัน และยึดติดกับก้านกระดูกต้นแขน
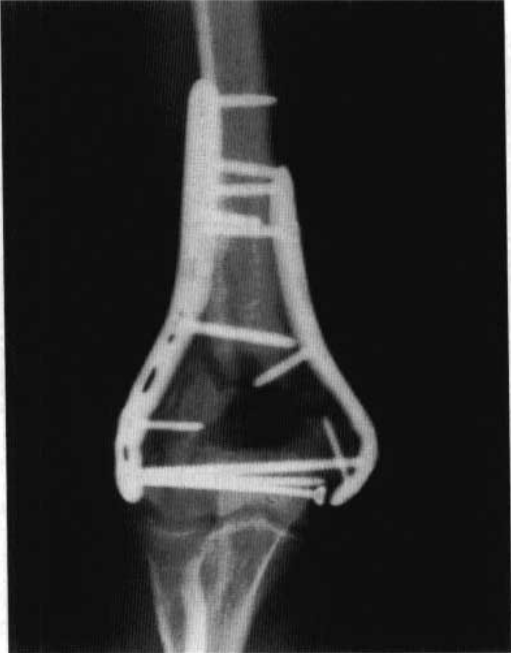
รูปที่ 6 การตรึงกระดูกหักข้อศอกภายในหลังการผ่าตัด
ทำการตรึงกระดูกที่หักชั่วคราวโดยใช้ลวด K จากนั้นจึงตัดแผ่นโลหะอัดแรงขนาด 3.5 มม. ให้ได้รูปทรงตามส่วนหลังของกระดูกต้นแขนส่วนปลายด้านข้าง และตัดแผ่นโลหะสำหรับสร้างใหม่ขนาด 3.5 มม. ให้ได้รูปทรงตามส่วนด้านในของกระดูกต้นแขน เพื่อให้ทั้งสองด้านของแผ่นโลหะแนบสนิทกับผิวกระดูก (แผ่นโลหะขึ้นรูปใหม่ช่วยให้กระบวนการนี้ง่ายขึ้น) (ภาพที่ 6)
โปรดระมัดระวังอย่าใช้สกรูเกลียวตลอดตัวยึดชิ้นส่วนกระดูกที่แตกหักบริเวณผิวข้อ โดยให้มีแรงกดจากด้านในไปด้านนอก
ตำแหน่งการเคลื่อนตัวของกระดูกต้นแขนและกระดูกเอพิฟิซิสมีความสำคัญเพื่อป้องกันภาวะกระดูกไม่ติดกัน
การปลูกถ่ายกระดูกเพื่อเติมเต็มบริเวณที่มีความบกพร่องของกระดูก การใช้กระดูกฟองน้ำจากกระดูกเชิงกรานเพื่อเติมเต็มความบกพร่องของการแตกหักจากการกดทับ: คอลัมน์ด้านใน ผิวข้อต่อ และคอลัมน์ด้านนอก การปลูกถ่ายกระดูกฟองน้ำไปยังด้านที่มีเยื่อหุ้มกระดูกสมบูรณ์และมีความบกพร่องของกระดูกจากการกดทับที่ปลายกระดูก
จำจุดสำคัญที่ควรให้ความสนใจไว้
การยึดตรึงชิ้นส่วนกระดูกหักส่วนปลายด้วยวิธีการต่างๆ ให้มากที่สุดเท่าที่จะเป็นไปได้สกรูให้ได้มากที่สุดเท่าที่จะเป็นไปได้
ยึดชิ้นส่วนกระดูกที่แตกหักให้ได้มากที่สุดเท่าที่จะเป็นไปได้ด้วยสกรูที่ไขว้จากด้านในไปด้านนอก
ควรติดตั้งแผ่นเหล็กไว้ทางด้านในและด้านนอกของกระดูกต้นแขนส่วนปลาย
ทางเลือกในการรักษา: การผ่าตัดเปลี่ยนข้อศอกทั้งหมด
สำหรับผู้ป่วยที่มีกระดูกหักละเอียดรุนแรงหรือโรคกระดูกพรุน การผ่าตัดเปลี่ยนข้อศอกทั้งหมดสามารถช่วยฟื้นฟูการเคลื่อนไหวของข้อศอกและการทำงานของมือได้ หลังจากผู้ป่วยที่มีอาการไม่รุนแรงมากนัก เทคนิคการผ่าตัดจะคล้ายกับการผ่าตัดเปลี่ยนข้อศอกทั้งหมดสำหรับภาวะเสื่อมสภาพของข้อศอก
(1) การใช้ข้อเทียมแบบก้านยาวเพื่อป้องกันการขยายตัวของกระดูกหักส่วนต้น
(2) สรุปการผ่าตัด
(ก) ขั้นตอนการผ่าตัดจะดำเนินการโดยใช้การผ่าตัดเข้าทางด้านหลังของข้อศอก โดยมีขั้นตอนคล้ายคลึงกับขั้นตอนที่ใช้สำหรับการผ่าตัดและยึดตรึงกระดูกหักบริเวณปลายกระดูกต้นแขน (ORIF)
การเคลื่อนตัวไปด้านหน้าของเส้นประสาทอัลนาร์
เข้าถึงบริเวณด้านข้างทั้งสองของกล้ามเนื้อไตรเซปส์เพื่อนำกระดูกที่แตกหักออก (จุดสำคัญ: ห้ามตัดส่วนหยุดของกล้ามเนื้อไตรเซปส์ตรงบริเวณที่กระดูกอัลนาฮอว์กยึดติด)
สามารถตัดกระดูกต้นแขนส่วนปลายทั้งหมดรวมถึงแอ่งฮอว์กออกและใส่ข้อเทียมได้ ซึ่งจะไม่ก่อให้เกิดผลข้างเคียงที่สำคัญใดๆ หากมีการตัดออกเพิ่มเติมอีก 1-2 เซนติเมตร
การปรับความตึงภายในของกล้ามเนื้อไตรเซปส์ระหว่างการใส่ข้อเทียมกระดูกต้นแขนหลังจากการตัดกระดูกข้อต่อต้นแขนออก
การตัดส่วนปลายของปุ่มกระดูกอัลนาด้านใกล้ลำตัวออก เพื่อให้เข้าถึงได้ง่ายขึ้นสำหรับการเปิดเผยและติดตั้งส่วนประกอบของข้อเทียมอัลนา (รูปที่ 7)
รูปที่ 7 การผ่าตัดเปลี่ยนข้อศอก
การดูแลหลังผ่าตัด
เฝือกหลังผ่าตัดบริเวณด้านหลังของข้อศอกควรถูกถอดออกเมื่อแผลที่ผิวหนังของผู้ป่วยหายดีแล้ว และควรเริ่มออกกำลังกายเพื่อฟื้นฟูการทำงานของข้อศอกโดยมีผู้ช่วย ข้อศอกควรได้รับการตรึงไว้นานพอสมควรหลังการผ่าตัดเปลี่ยนข้อศอกทั้งหมด เพื่อส่งเสริมการหายของแผลที่ผิวหนัง (สามารถตรึงข้อศอกให้อยู่ในตำแหน่งตรงได้ 2 สัปดาห์หลังการผ่าตัด เพื่อช่วยให้การเหยียดข้อศอกดีขึ้น) ปัจจุบันมีการใช้เฝือกแบบถอดได้ในทางคลินิกเพื่อช่วยในการออกกำลังกายเพื่อเพิ่มช่วงการเคลื่อนไหว โดยสามารถถอดออกได้บ่อยๆ เพื่อปกป้องแขนขาที่ได้รับผลกระทบได้ดียิ่งขึ้น การออกกำลังกายเพื่อฟื้นฟูการทำงานของข้อศอกมักจะเริ่ม 6-8 สัปดาห์หลังจากแผลที่ผิวหนังหายสนิทแล้ว
การดูแลหลังผ่าตัด
เฝือกหลังผ่าตัดบริเวณด้านหลังของข้อศอกควรถูกถอดออกเมื่อแผลที่ผิวหนังของผู้ป่วยหายดีแล้ว และควรเริ่มออกกำลังกายเพื่อฟื้นฟูการทำงานของข้อศอกโดยมีผู้ช่วย ข้อศอกควรได้รับการตรึงไว้นานพอสมควรหลังการผ่าตัดเปลี่ยนข้อศอกทั้งหมด เพื่อส่งเสริมการหายของแผลที่ผิวหนัง (สามารถตรึงข้อศอกให้อยู่ในตำแหน่งตรงได้ 2 สัปดาห์หลังการผ่าตัด เพื่อช่วยให้การเหยียดข้อศอกดีขึ้น) ปัจจุบันมีการใช้เฝือกแบบถอดได้ในทางคลินิกเพื่อช่วยในการออกกำลังกายเพื่อเพิ่มช่วงการเคลื่อนไหว โดยสามารถถอดออกได้บ่อยๆ เพื่อปกป้องแขนขาที่ได้รับผลกระทบได้ดียิ่งขึ้น การออกกำลังกายเพื่อฟื้นฟูการทำงานของข้อศอกมักจะเริ่ม 6-8 สัปดาห์หลังจากแผลที่ผิวหนังหายสนิทแล้ว
วันที่โพสต์: 3 ธันวาคม 2022